Spletna revija za znanstvenike, strokovnjake
in nevroznanstvene navdušence
Naslovnica Članki Intervjuji Mnenja Zdravje Korenine eSinapsa Številke ![]()
Draženje globokih možganskih struktur - čudež v medicini
Intervju s prof. dr. Bošnjakom in prof. dr. Strojnikom, kirurgoma, ki v Sloveniji izvajata stimulacijo globokih možganskih struktur
letnik 2014, številka 8
uvodnik
O upanju, sanjah, trdem delu in čudežih
Nadja Jarc
članki
Znotrajžilno zdravljenje možganskih anevrizem
Tamara Gorjanc, Dimitrij Lovrič
Obravnava hladnih možganskih anevrizem
Bojana Žvan, Janja Pretnar Oblak
Ali deklice z Rettovim sindromom govorijo z očmi?
Anka Slana, Urška Slana
Progresivna multifokalna encefalopatija
Urša Zabret, Katarina Šurlan Popovič
Ne ubijaj – poskusi na živalih
Martina Perše
Poizkusi na živalih - za in proti
Simon Horvat
intervjuji
Intervju s prof. dr. Clevelandom
Nadja Jarc
Intervju s prof. dr. Benedettijem
Nadja Jarc
Intervju s prof. dr. Kostovićem
Nadja Jarc
mnenja
Delovni spomin pri štiridesetih
Grega Repovš
korenine
Moj pogled na razvoj nevropsihologije v Sloveniji
Alenka Sever
kolofon
letnik 2014, številka 8
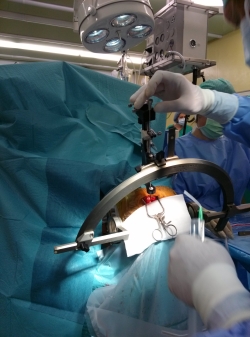
DBS (ang. deep brain stimulation) ali globoka možganska stimulacija (oz. tudi draženje globokih možganskih struktur) je bila v Sloveniji prvič opravljena leta 2008 v Univerzitetnem kliničnem centru Maribor. V mesecu juniju 2014 so z njenim izvajanjem pričeli tudi v Univerzitetnim Kliničnem Centru Ljubljana. Mnenja obeh nacionalnih nevrokirurgov, ki izvajata DBS, smo zajeli v strokovnem intervjuju o DBS-ju v Sloveniji.


Lahko opišete, kaj je DBS?
prof. dr. Bošnjak: DBS (deep brain stimulation) je oblika vplivanja na delovanje možganov z visokofrekvenčnim električnim tokom. Ker je prevajanje po živčnem nitju biokemično-električno dogajanje, lahko z električnim tokom vplivamo na njegovo vzdražnost in posegamo v potovanje električnih signalov, s tem pa tudi na delovanje možganov. Možganska jedra so v globini možganov in delujejo kot preklopna jedra številnih nevronskih krogov, ki nadzorujejo našo držo in gibanje, ne da bi morali na to misliti. Če del jedra oboli, postane jedro preveč aktivno, poruši se vzorec drže in gibanja, pojavijo se različne oblike ekstrapiramidnih bolezni.
prof. dr. Strojnik: DBS je kratica za »deep brain stimulation«, slovensko stimulacija globokih možganskih jeder. Sodi v sklop nevromodulacije, ki zajema vgradnjo (implantacijo) naprav, ki kemično ali električno spremenijo prenos signala v živčnem sistemu. Biološko gledano je to proces, pri katerem pride do ekscitacije, inhibicije, ali prilagajanja nevronov oziroma nevronskih mrež. Bistvena značilnost nevromodulacije je, da je reverzibilna in nastavljiva.
Lahko opišete vaše prve stike z DBS-jem v svetu in Sloveniji?
prof. dr. Bošnjak: Razvoja DBS-ja ni mogoče omenjati brez omembe njegove predhodnice, ablacije možganskih jeder. Bolni oziroma preveč aktivni del jedra lahko namreč umirjamo z električnim tokom (DBS) ali z njegovim uničenjem z elektrokoagulacijo (termično ablacijo). Metoda ablacije je nepovratna, jedro naj bi bilo trajno uničeno, medtem ko je delovanje električnega toka reverzibilno – ko draženje ustavimo, se znaki bolezni povrnejo. Z uvedbo L-Dope leta 1968 je prišlo do skoraj dve desetletji dolgega zatona stereotaktične palidotomije. Ko sta leta 1993 Benabib in Pollak iz Grenobla predstavila učinke visokofrekvenčne kronične stimulacije subtalamičnega jedra pri zdravljenju odporne Parkinsonove bolezni, je ta način zdravljenja popolnoma nadomestil ablativne postopke.
Prim. dr. Miro KUŠEJ je v Sloveniji s stereotaktično ablacijo Vim jedra začel v letih 1972-73, po metodi Guiot-Gillingham. Na začetku mu je pomagal sam dr. Gillingham. Tako so zdravili približno 30 bolnikov. Uporabljal je Riechert-Mundingerjev stereotaktični okvir. Vim jedro so določili anatomsko, s pomočjo AC-PC črte, ki so jo prikazali na stranskem rentgenogramu glave s pnevmoencefalografijo (vbrizganje zraka v ventrikelni sistem) ali kontrastno ventrikulografijo, kasneje pa že s CT. Računanje koordinat je bilo ročno glede na to črto. Sodelovali so še dr. Čerk in nevrofiziolog prof. Gregorič ter drugi. Od leta 1977 dalje so imeli tudi team za abnormno motoriko. Metoda je bila v tem času že izboljšana, saj so uporabljali detekcijo signala, ki je med potovanjem igle skozi ventrikel pred talamusom ni bilo, ob zadetku talamusa pa se je povrnila. Kot specializant sem leta 1990 še ujel enega zadnjih izvajanj te metode v UKCL, ki jo je izvajal mag. Igor Tekavčič. Bil sem presenečen, da je bolnik pri tem buden (danes se temu popularno reče awake surgery) in da drži tresočo roko v zrak in šteje, dokler po nekaj sekundah elektro-koagulacije tremor ne izgine. Metoda pri vseh bolnikih ni zagotavljala trajnih učinkov, pri slabi tretjini se je tremor povrnil. Okvir pa se mi je zdel prav nenavaden nevrokirurški pripomoček.
Leta 1992 je prim. Kušej izvedel prvo stereotaktično biopsijo s pomočjo tega okvirja. Z igelno aspiracijo je iz globine možganov na točno določenem mestu vzel vzorček obolelega tkiva, kar je omogočilo zgodnjo spoznavo bolezni in zgodnji začetek usmerjenega zdravljenja. Danes si brez tega tumorske nevrokirurgije več ne predstavljamo.
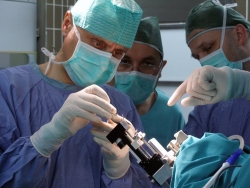
Potem je ta dejavnost zamrla, do leta 2008 smo v UKCL čakali na nov stereotaktični okvir in ponovno začeli s stereotaktično biopsijo v letu 2010. Potem je bilo treba čakati še 6 let in pol na začetek DBS v UKCL. Kolegi nevrokirurgi v Mariboru so dobili stereotaktični okvir več kot leto prej in začeli s stereotaktičnimi biopsijami, leta 2008 pa je prof. Strojnik opravil prvi DBS v Sloveniji pri bolnici z esencialnim tremorjem. S prof. Strojnikom sva bila leta 2008 na izobraževanju za DBS v Atenah. Junija letos smo torej v UKCL prvič izvedli DBS, pri distoniji pa prvič v Sloveniji. Poseg je identičen, le tarče so pri vsaki ekstrapiramidni bolezni druge.
V Ljubljani pa je že dve desetletji prisotna multidisciplinarna obravnava bolnikov s Parkinsonovo boleznijo, ki jo vodi prof. Zvezdan Pirtošek. Vodja Centra za ekstrapiramidne bolezni je doc. dr. Maja Trošt. V Ljubljani je torej do danes manjkala samo še kirurška oblika zdravljenja.
prof. dr. Strojnik: Prvič sem se s stereotaktično kirurgijo srečal na strokovnem izobraževanju na inštitutu Karolinska, v Stockholmu, leta 2002. Tam sem spremljal stereotaktične posege prof. Linderotha in Meyersona, tako stereotaktične biopsije kot tudi funkcionalne posege. V času, ko sem bil na inštitutu, so opravljali ablativne posege, in sicer najbolj pogosto talamotomijo. Pri tem so z radiofrekvenčnim impulzom uničili del talamusa, tako imenovano ventromedialno jedro talamusa. Poseg je potekal v lokalni anesteziji in bilo je impresivno videti bolnika, ki se je tresel, in kar naenkrat, ko so aplicirali lezijo, se je prenehal tresti. Sicer so to ablativni posegi, ki imajo še danes svoje mesto v nevrokirurgiji, vendar jih vedno bolj izpodrivajo nevromodulatorni posegi, ki so nedestruktivni in reverzibilni. S samimi nevro-modulatornimi posegi sem se prvič srečal v Freiburgu leta 2003 in ponovno leta 2007, ko sem se izobraževal na tamkajšnji kliniki, ki jo je tedaj vodil profesor Ostertag. Posege stimulacije globokih možganskih jeder so izvajali pri bolnikih s parkinsonizmom in s tremorjem. Ukvarjali so se tudi s transplantacijami fetalnih celic pri bolnikih s Huntingtonovo choreo. Dvakrat sem v Atenah obiskal tečaj in učne delavnice, ki jih je organiziral proizvajalec. Stereotaktično kirurgijo sem spoznaval tudi v Münchnu, na kliniki Groβhadern (leta 2006) in v Tübingenu (leta 2011). Kot specializant se s stereotaksijo nisem srečal ne v Mariboru niti v Ljubljani. Leta 1999 sem začel nadlegovati nadrejene s prošnjami za nabavo opreme in leta 2007 smo v Mariboru končno dobili stereotaktični okvir ter takoj začeli redno opravljati stereotaktične posege. Po določenem številu stereotaktičnih biopsij, ko sem se kot kirurg počutil dovolj suverenega, da tehniko stereotaktične kirurgije obvladam, smo leta 2008 opravili prvo stimulacijo globokih možganskih jeder pri bolniku z esencialnim tremorjem. Prvi poseg je potekal ob pomoči poljskega nevrokirurga dr. Stepiena, sodeloval pa je tudi moj zagrebški prijatelj dr. Chudy. Nevrološki del izbire bolnika in njegovega vodenja po operaciji že vse od začetka v Mariboru izvaja prim. Flisar. Od prvega posega, ki ga kirurg izvaja pod nadzorom tujega in bolj izkušenega kolega, do rutinskega izvajanja posegov, ki jih kirurg opravlja sam, je dolga in strma pot. Sam sem se po treh ali štirih posegih osamosvojil, tako da sem naslednje posege opravljal sam. Potrebne so bile tudi določene adaptacije opreme, predvsem mikrovodila za mikroregistracijo potencialov, pri čemer nam je zelo pomagal prof. Drstvenšek z mariborske fakultete za strojništvo.
Za katere bolezni se uporablja DBS v svetu in za katere do današnjega dne v Sloveniji?
prof. dr. Bošnjak: Uporaba DBS-ja za kirurško zdravljenje Parkinsonove bolezni (STN jedro), esencialnega tremorja (Vim jedro) in distonije (GPi jedro) je danes splošno sprejeta in priznana, ko so druge oblike zdravljenja izčrpane. Tovrstno zdravljenje je zdaj na voljo tudi v Sloveniji.
DBS si utira pot pri zdravljenju depresije, debelosti, epilepsij, Tourette sindroma, stimulacije korteksa, pri izboljšanju cerebralne paralize, vračanju slušnih in vidnih senzacij, pri obsesivno-kompulzivnih stanjih, anksioznosti, kronični bolečini. Nanotehnologija že omogoča izdelavo in postavitev očem nevidnih elektrod in še finejše moduliranje toka. Možnost, da z električnim tokom sprožimo določene občutke, spomine in doživljanja v svetu zabave in videoigric ter v spolnosti bo za vedno spremenila naša življenja in odnose.
prof. dr. Strojnik: Sam sem operiral bolnike z esencialnim tremorjem in Parkinsonovo boleznijo. Kolegi v Ljubljani pa so letos, ob pomoči madžarskih nevrokirurgov, opravili stimulacijo globus palidusa pri bolniku z distonijo. Obstajajo seveda tudi druge indikacije za globoko možgansko stimulacijo, tako so se name že obračali bolniki s sindromom Gill de la Tourette, z epilepsijo in z obsesivno kompulzivno motnjo. Te bolezni z globoko možgansko stimulacijo že uspešno zdravijo v tujini, tako kot tudi druge bolezni, na primer depresijo in v zadnjem času tudi demence, na primer Alzheimerjevo demenco. Uspešno je tudi zdravljenje z globoko stimulacijo možganskih jeder pri bolnikih, zasvojenih z narkotiki in alkoholom, ali pri takih s prehranskimi motnjami. Uporablja se tudi za zdravljenje agresivnosti, nekaterih oblik glavobola, neobvladljive bolečine in stanj minimalne zavesti. V Mariboru operiramo samo bolnike z gibalnimi motnjami. Bolnikov s psihiatričnimi motnjami glede na obstoječo zakonodajo v Sloveniji ne smemo operirati, saj sodi modulacija za psihiatrične bolezni v sklop psiho-kirurgije, ki je pri nas zakonsko prepovedana. Naši psihiatri so zaenkrat tudi zadržani do takšne oblike zdravljenja. Vsaka stimulacija možganov vedno zahteva timski pristop strokovnjakov različnih profilov, od katerih je kirurg samo en, vendar nujni sestavni del.
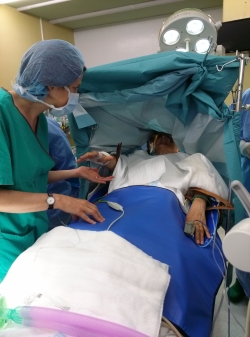
Kdaj po opravljenem nevrokirurškem posegu za začetek zdravljenja z DBS-jem se pri bolniku pokažejo klinični učinki?
prof. dr. Bošnjak: Le pri distoniji je treba čakati več tednov ali mesecev na optimalni učinek. Pri esencialnem tremorju in Parkinsonovi bolezni pa lahko že kmalu po operaciji, še preden zapustimo bolnišnico, najdemo najbolj učinkovito draženje s pomočjo stimulatorja, ki ga je mogoče programirati.
prof. dr. Strojnik: Kar zadeva učinek operacije, je ta dramatičen in viden takoj, tako pri bolnikih s tremorjem kot tudi pri bolnikih s parkinsonizmom. Bolnike operiramo v budnem stanju, in ko kirurg ob vodenju nevrofiziologa zadene tarčo, začne tim zdravnikov s testno stimulacijo. Nevrolog ocenjuje njene in tudi stranske učinke. Kirurgu nato sugerira na katero mesto naj vstavi trajno elektrodo, da bodo klinični učinki najboljši, stranskih učinkov pa čimmanj. Torej, za tremor in Parkinsonovo bolezen se učinki pokažejo takoj, že na operacijski mizi. Za distonijo so praviloma potrebni tedni in meseci, da pride do kliničnih učinkov. Potem, ko potrdimo ugodne klinične učinke stimulacije, preverimo položaj elektrode s ponovnim stereotaktičnim CT-jem. Nato bolniku v splošni narkozi vgradimo baterijo nevrostimulatorja, vendar te, zaradi možnih interakcij s celjenjem rane, ne vklopimo takoj, temveč dva do tri tedne počakamo. V tem času izzveni tudi učinek lezije, ki prav tako onemogoča objektivno oceno učinka nevrostimulacije. Po približno tednu dni nato bolnika z nevrokirurgije premestimo na nevrološki oddelek, kjer programiranje izvajajo nevrologi.
V kolikšnem delu je zdravljenje uspešno, kakšni in kako pogosti so zapleti?
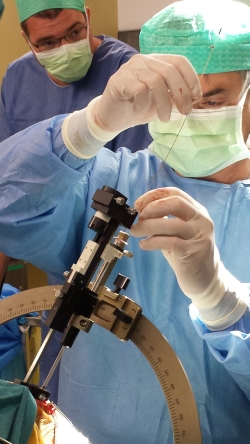
prof. dr. Bošnjak: Uspešnost je izredno visoka, saj že med operacijo pri budnem bolniku v zadnjem centimetru poti petih elektrod ugotavljamo patološko aktivnost 5 točk vsak milimeter (skupno 50 točk). Nato izvedemo v najbolj obolelih točkah jedra poskusno draženje, s katerim ugotovimo zdravilni učinek in stranske učinke (mravljinčenje, dvojni vid, zamiranje govora, utišanje govora, tetanijo, krče, grimasiranje…). Večpolna stalna elektroda nam dodatno omogoča več kombinacij draženja. Želimo, da je električni tok čim manjši, učinek čim večji, stranskih učinkov pa ne sme biti.
prof. dr. Strojnik: Ključna za uspeh stimulacije globokih možganskih jeder je, poleg brezhibno izvedenega kirurškega posega, prevsem pravilna izbira bolnikov. Zelo pomembno je, da obstaja tim, ki opravi ustrezne predoperativne preiskave. Bolnika mora najprej dobro klinično oceniti nevrolog. Potrebni so psihološki testi za depresijo in testi za ugotavljanje kognitivnih in drugih osebnostnih motenj. Potrebna je celovita psihiatrična obravnava. Tako obdelanega bolnika nevrolog predstavi kirurgu, ki nato ocenjuje še prisotnost ali odsotnost drugih somatskih ali anatomskih pogojev, ki bi lahko otežili, ali celo onemogočili izvedbo posega stimulacije globokih možganskih jeder. V Sloveniji kirurgi s strani nevrologov pogrešamo enoten pristop do izbire bolnikov. Že februarja sem profesorju Pirtošku in docentki Troštovi predlagal, da bi ustanovili državno komisijo, ki bi po enotnih kriterijih izbrala take nevrološke bolnike, ki bi bili primerni za zdravljenje s stimulacijo globokih možganskih jeder. Žal se od takrat na tem področju ni nič spremenilo, vsaj ne da bi bilo to meni znano. Če je bolnik dobro izbran in poseg tehnično korektno izveden, so rezultati zdravljenja dobri. Še vedno pa so možna presenečenja. Zdravljenje z globoko možgansko stimulacijo je invaziven poseg, ki nosi s sabo tudi določena tveganja, zlasti krvavitev in infekcijo, s čimer v Mariboru do zdaj, na srečo, nismo imeli problemov. Zavedati se moramo, da ima subtalamično jedro, kot najpogostejša tarča v katero vstavimo elektrode pri Parkinsonovi bolezni, povezave tudi z limbičnimi predeli možganov. Od tod so pri stimulaciji možni tudi različni psihiatrični zapleti, zlasti če v pripravljalnem delu niso bili izključeni bolniki s psihiatrično anamnezo. Odstotek teh zapletov je razmeroma majhen, a se vendarle dogajajo. Zato je toliko pomembneje, da se izbere pravilnega bolnika, in da se izključijo vse možne kontraindikacije preden se bolnika predstavi kirurgu, oziroma preden ga nevrolog napoti na kirurško zdravljenje.
Ali lahko za laičnega bralca, na podlagi svojih izkušenj opišete, kateri slovenski nevrološki bolniki in po katerem medicinsko-zdravstvenem postopku so imeli opravljeno DBS pred dvema letoma, in kaj se z letošnjim junijem spreminja?
prof. dr. Strojnik: V Mariboru smo prvi v Sloveniji začeli zdravljenje s stimulacijo globokih možganskih jeder aprila 2008. Torej se z zdravljenjem teh bolnikov ukvarjamo že 6 let. Z letošnjim letom se je stanje spremenilo toliko, da zdaj te posege krije zavarovalnica. Do zdaj je te posege iz svojih sredstev krila naša bolnišnica – UKC Maribor. Spremenilo se je tudi to, da smo do letošnjega junija te posege opravljali edino v Mariboru, junija pa so, ob pomoči madžarskih nevrokirurgov, opravili prva dva posega tudi v UKC Ljubljana, kot smo lahko slišali iz poročanja medijev. V Sloveniji se, ob omenjenih prvih dveh posegih v Ljubljani, spreminja tudi to, da so ti posegi našli svojo pot na naslovnice časopisov in medijskih hiš. Iz tega izhaja, da bo verjetno vedno več bolnikov in nevrologov seznanjenih z možnostjo tega zdravljenja v Sloveniji. So pa bili iz medijskih poročil bralci sprva napačno obveščeni, da se to izvaja samo v Ljubljani. Kolegom v Ljubljani čestitam in jim želim veliko uspeha, hkrati pa upam, da bomo lahko z njimi enakopravno in korektno sodelovali.
Od junija 2014 je opravljanje DBS-ja na voljo v obeh Kliničnih univerzitetnih središčih v Sloveniji. Če bi si slovenski bolnik kljub tema dvema možnostma želel imeti DBS opravljeno v tujini, ali je to še vedno mogoče? Kako velik delež stroškov zdravljenja bi takemu bolniku Zavarovalnica dejansko vrnila, glede na nedavno spremenjene zavarovalniške zakone o plačevanju medicinskih storitev znotraj EU?
prof. dr. Bošnjak: Če je storitev na voljo v domovini, se lahko gre v tujino na zdravljenje samo, če se preseže maksimalna čakalna doba. Ker sta na voljo dva izvajalca v domovini, je to malo verjetno, če je financiranje urejeno. Prosti trg zdravstvenih storitev po smernici EU pa ne velja tako, kot smo si ga zamišljali. Brez težav se dobi povračilo za preglede pri tujem zdravniku in za nujno zdravljenje med bivanjem v tujini. Za dugo je potrebna predhodna odobritev ob izpolnjevanju pogojev. Kolikor vem, sorazmernega povračila stroškov za zdravstveno storitev, ki je na voljo v domovini, ni. Za točen odgovor se raje obrnite na nacionalno kontaktno točko.
prof. dr. Strojnik: Teoretično je možno zdravljenje s stimulacijo globokih možganskih jeder v obeh kliničnih središčih. Zakaj teoretično? Kljub dolžnemu spoštovanju in čestitkam kolegom iz Ljubljane, ki so s pomočjo madžarskih nevrokirurgov napravili prva dva posega, je od prvih dveh posegov, opravljenih pod taktirko tujih nevrokirurgov pa do rutinskega samostojnega izvajanja posegov še dolga pot. Pri nas smo sicer te prve otroške bolezni prebrodili in smo sposobni samostojno operirati bolnika. Vendar pa smo pri nevro-monitoringu še vedno vezani na pomoč nevrofiziologa iz tujine. Pri nas moramo za vsak poseg globoke možganske stimulacije poklicati nevrofiziologa iz tujine, ki pripelje s seboj ustrezno opremo in monitorira kirurški poseg. Torej za zdaj o popolnoma rutinskem zdravljenju z globoko možgansko stimulacijo v Mariboru in v Ljubljani ne moremo govoriti. Kar zadeva tujino, mislim da je prav, da ima vsak bolnik možnost svobodne izbire zdravnika in bolnišnice, kjer bodo poseg opravili. Prav je, da se zavarovancu, ki želi poseg opraviti v tujini to tudi omogoči, pri čemer mislim, da je korektno, da se mu prizna tolikšen del stroškov, kolikor bi poseg stal v Sloveniji. Mislim, da tu ne bi smelo biti zadržkov. Želimo si, da bi bili bolniki korektno informirani o možnosti zdravljenja tako pri nas kot tudi v tujini.
Katere so, po vašem mnenju, prednosti DBS-ja, opravljene v domovini in katere v tujini?
prof. dr. Bošnjak: Tehnično razlik ne more biti, saj je postopek standardiziran, vgradni materiali so enaki povsod po Evropi. Odtehta pa domačnost okolja, jezika in bližina svojcev.
prof. dr. Strojnik: Prednosti so na dlani. Bolniku opravijo poseg v domačem okolju, ni mu treba potovati v tujino, prav tako nima nobenih stroškov povezanih z zdravljenjem in ker gre za zaupen in zelo tesen odnos med zdravnikom in bolnikom med operacijo, je zelo pomembno, da oba pripadata istemu jezikovnemu področju. Le tako lahko bolnik natančno dojame in sprejme navodila kirurga in nevrologa, zato je operacija izvedena bolj varno in prijazno do bolnika. Pomembno je tudi pooperacijsko vodenje bolnika, pri katerem so potrebne pogoste prilagoditve parametrov stimulacije, zaradi česar mora imeti bolnik dostop do svojega lečečega nevrologa in v primeru morebitnih kirurških zapletov tudi do kirurga, ki je izvedel poseg. Menim torej, da so prednosti opravljanja posega v domovini nekajkrat večje od morebitnih prednosti v tujini.
Zakaj je po mnenju nekaterih strokovnjakov DBS čudež v medicini? Ali po vašem mnenju obstaja v nevrologiji in nevrokirurgiji še kakšno podobno “čudežno” zdravljenje?
prof. dr. Bošnjak: Verjetno je za vsakega bolnika njegovo ozdravljenje čudež. Čarobno fascinanten je že dosedanji napredek medicine, ki je odkrila zdravilne učinke električnega draženja tako majhnih predelov znotraj jeder, kot so Vim, GPi in STN. Pravzaprav je vse naše doživljanje sveta električno dogajanje v možganih in na to je možno vplivati z električnim draženjem. Čudežno zdravljenje se mi zdi endovaskularno zaprtje možganskih anevrizem, saj je minimalno invazivno in ni potrebno odpiranje glave in zahtevno klipsanje anevrizme. Prav tako vstavljanje žilnih opornic. Mikrovaskularna dekompresija trigeminusa pri obrazni bolečini, ko mikrokirurško ali endoskopsko odmaknemo na trovejni živec prislonjeno arterijo in bolnika osvobodimo večletne bolečine, je enako čudežna. Endoskopske operacije tumorjev v globini možganov z navigiranim endoportom (skozi cevko) omogočajo dostop in odstranitev določenih manjših globokih sprememb, kar še nedavno ni bilo mogoče.
prof. dr. Strojnik: Osebno menim, da je čudež domena Božjega. Človeku ni dano, da bi delal čudeže. Menim, da je DBS metoda zdravljenja, ki v izkušenih rokah in pri ustrezno izbranem bolniku lahko pomembno izboljša kakovost njegovega življenja. Seveda zdravimo težke nevro-degenerativne bolezni, ki jih z nevro-modulatornimi tehnikami ne moremo ozdraviti. Gre za simptomatsko zdravljenje, daleč od kakršnegakoli senzacionalizma in čudežnih ozdravitev. Menim, da je potrebno to javnosti tudi jasno povedati, da ne bo prevelikih pričakovanj in prevelikih razočaranj.
prof. dr. Strojnik, specialist nevrokirurgije
Klinični oddelek za nevrokirurgijo
Univerzitetni klinični center Maribor
prof. dr. Bošnjak, specialist nevrokirurgije
predstojnik Kliničnega oddelka za nevrokirurgijo
Univerzitetni klinični center Ljubljana