Spletna revija za znanstvenike, strokovnjake
in nevroznanstvene navdušence
Naslovnica Članki Intervjuji Mnenja Zdravje Korenine eSinapsa Številke ![]()
Progresivna multifokalna encefalopatija
članki
eSinapsa, 2011-1
Zvezdan Pirtošek
Eksoskeleti – inteligentne bionske naprave
Marko Munih
O aktualnih dilemah draženja globokih možganskih struktur pri obsesivno - kompulzivni motnji
Nadja Jarc
Sledite svojo srečo ... z iPhone
Urban Kordeš
eSinapsa, 2011-2
Renata Salecl
Gašper Tkačik
Astrociti – spregledane zvezde nevrobiologije
Marko Kreft, Robert Zorec
Sašo Dolenc
Meditacija - malo truda, veliko koristi
Luka Dimic
eSinapsa, 2011-3
Mara Bresjanac
Martina Starc
Rok Berlot
Varnost uporabe generičnih protiepileptičnih zdravil
Mojca Kržan, Matevž Kržan
Možgani, računalniki - nekaj vmes
Miha Pelko
eSinapsa, 2012-4
Ali so moški in ženski možgani različni?
Gregor Majdič
O kognitivnih motnjah pri bolnikih s Parkinsonovo boleznijo
Dejan Georgiev
Akutno možgansko kap lahko uspešno zdravimo
Nina Vujasinovič, Bojana Žvan
Vloga nevropsihološke diagnostike pri odkrivanju zgodnjih znakov alzheimerjeve bolezni
Simon Brezovar
eSinapsa, 2013-5
Srečanje dveh velikanov: možganov in imunskega sistema
Matej Markota
Novo odkritje na področju sporadičnih prionskih bolezni
Jana Jerše, Nadja Jarc
Učinek placeba brez lažnih zdravil in zavajanja
Mara Bresjanac
Subarahnoidna krvavitev zaradi tromboze venskih sinusov
Mateja Repar, Anita Resman Gašperčič
eSinapsa, 2013-6
Odstranjevanje možganskih tumorjev pri budnem bolniku
Andrej Vranič, Jasmina Markovič, Blaž Koritnik
Zmedena bolnica, ki nič ne vidi ali PRES
Manja Hribar, Vid Zgonc
Manja Hribar
Netravmatska lokalizirana konveksitetna subarahnoidna krvavitev
Mateja Repar, Fajko F. Bajrović
Sistemska skleroza in ishemična možganska kap - vzročna povezanost ali le koincidenca?
Mateja Repar, Janja Pretnar Oblak
Klemen Grabljevec
Z omejevanjem spodbujajoča terapija pri bolnikih po nezgodni možganski poškodbi
Dejana Zajc, Klemen Grabljevec
eSinapsa, 2014-7
Možgani v mreži navezanosti, ki nas zaznamuje
Barbara Horvat
Vpliv senzoričnega dotoka na uglasitev možganskih povezav
Peter Gradišnik
Človeški konektom ali kakšne so zveze v naših možganih
Blaž Koritnik
Niko Lah
Torkove delavnice za osnovnošolce
Mateja Drolec Novak, Vid V. Vodušek
Da ne pozabim! Tehnike za pomladitev spomina
Klara Tostovršnik, Hana Hawlina
Površina socialne nevroznanosti
Manuel Kuran
Clarity - bistri možgani Karla Deisserotha
Gregor Belušič
Barbara Gnidovec Stražišar
Bojana Žvan
Nevroplastičnost po možganski kapi
Marjan Zaletel
Klinično psihološka obravnava pacientov po možganski kapi in podpora pri vračanju na delovno mesto
Barbara Starovasnik Žagavec
Možgani: organ, s katerim ljubimo
Andraž Matkovič
Marija Šoštarič Podlesnik
Gibalno-kognitivna vadba: praktična delavnica
Mitja Gerževič, Marina Dobnik
Anton Grad
Nevrologija, imunologija, psihiatrija …
Bojan Rojc
Andraž Stožer, Janez Bregant
Dominika Novak Pihler
Možganska kap – »kako ostati v omrežju?«
Nina Ozimic
Klara Tostovršnik
eSinapsa, 2014-8
Znotrajžilno zdravljenje možganskih anevrizem
Tamara Gorjanc, Dimitrij Lovrič
Obravnava hladnih možganskih anevrizem
Bojana Žvan, Janja Pretnar Oblak
Ali deklice z Rettovim sindromom govorijo z očmi?
Anka Slana, Urška Slana
Progresivna multifokalna encefalopatija
Urša Zabret, Katarina Šurlan Popovič
Ne ubijaj – poskusi na živalih
Martina Perše
Poizkusi na živalih - za in proti
Simon Horvat
eSinapsa, 2015-9
Kako deluje navigacijski sistem v naših možganih
Simon Brezovar
Vsakodnevno delo slepe osebe / s slepo osebo
Denis Kamnar
Uroš Marušič
Manca Tekavčič Pompe
Toni Pustovrh
Marko Hawlina
Od svetlobe do podobe ali kako vidijo svet naši možgani
Simon Brezovar
Janja Hrastovšek
Zala Kurinčič
Pogledi na mejno osebnostno motnjo
Jerica Radež, Peter Kapš
Uvid kot socialno psihološki fenomen
Vid Vodušek
Uvod v vidno-prostorske funkcije s praktičnimi primeri
Ana Bujišić, Sanja Roškar
eSinapsa, 2015-10
Difuzijsko magnetnoresonančno slikanje
Rok Berlot
Katja Pavšič
Radiološko izolirani sindrom - ali ga moramo poznati?
Matej Vouk, Katarina Šurlan Popovič
Kako izgledajo možgani, ki govorijo več jezikov?
Gašper Zupan
Nov pristop v rehabilitaciji - terapija s pomočjo psa
Mateja Drljepan
Pogled v maternico z magnetnoresonančno preiskavo
Taja Jordan, Tina Vipotnik Vesnaver
Saša Zorjan
Saša Zorjan
Nevroestetika: ko nevroznanost obišče galerijo
Anja Voljavec, Hana Hawlina, Nika Vrabič
Ali so psihogeni neepileptični napadi res psihogeni?
Saška Vipotnik, Gal Granda
Kako nam lahko glasna glasba »vzame« sluh in povzroči tinitus
Nejc Steiner, Saba Battelino
eSinapsa, 2016-11
Mara Bresjanac
Kako ultrazvok odpira pot v možgane
Kaja Kolmančič
Kako je epigenetika spremenila nevroznanost
Metka Ravnik Glavač
Ondinino prekletstvo ali sindrom prirojene centralne hipoventilacije
Katja Pavšič, Barbara Gnidovec Stražišar, Janja Pretnar Oblak, Fajko F. Bajrović
Zika virus in magnetnoresonančna diagnostika nepravilnosti osrednjega živčevja pri plodu
Rok Banko, Tina Vipotnik Vesnaver
Motnje ravnotežja otrok in odraslih
Nejc Steiner, Saba Battelino
eSinapsa, 2016-12
Vloga magnetnoresonančne spektroskopije pri obravnavi možganskih tumorjev
Gašper Zupan, Katarina Šurlan Popovič
Tiskanje tridimenzionalnih modelov v medicini
Andrej Vovk
Aleš Oblak
Kevin Klarič
Sinestezija: umetnica, ki ne želi odrasti
Tisa Frelih
Računska psihiatrija: od nevroznanosti do klinike
Nastja Tomat
Kognitivni nadzor: od vsakdanjega življenja do bolezni
Vida Ana Politakis
eSinapsa, 2017-13
Internet: nadgradnja ali nadomestek uma?
Matej Perovnik
Vloga črevesnega mikrobioma pri odzivu na stres
Vesna van Midden
Stres pušča posledice tako na človeškem kot živalskem organizmu
Jasmina Kerčmar
Prikaz normalne anatomije in bolezenskih stanj obraznega živca z magnetno resonanco
Rok Banko, Matej Vrabec
Psihedelična izkušnja in njen zdravilni potencial
Anja Cehnar, Jona Basle
Vpliv hiperglikemije na delovanje možganov
Jasna Šuput Omladič, Simona Klemenčič
Nevrofibromatoza: napredujoče obolenje centralnega in perifernega živčevja
Nejc Steiner, Saba Battelino
Fenomen žrtvenega jagnja v dobi interneta
Dolores Trol
Tesnoba staršev in strategije spoprijemanja, ko pri otroku na novo odkrijejo epilepsijo
Daša Kocjančič, Petra Lešnik Musek, Vesna Krkoč, David Gosar
eSinapsa, 2017-14
Zakaj ne zapeljem s ceste, ko kihnem?
Anka Slana Ozimič, Grega Repovš
Nobelova nagrada za odkritje molekularnih mehanizmov nadzora cirkadianih ritmov
Leja Dolenc Grošelj
Možgani pod stresom: od celic do duševnih motenj
Nastja Tomat
Na sledi prvi vzročni terapiji Huntingtonove bolezni
Danaja Metul
Razlike med spoloma pri Parkinsonovi bolezni
Kaja Kolmančič
eSinapsa, 2018-15
Susceptibilno poudarjeno magnetnoresonančno slikanje pri bolniku z ALS
Alja Vičič, Jernej Avsenik, Rok Berlot
Sara Fabjan
Reverzibilni cerebralni vazokonstrikcijski sindrom – pot do diagnoze
Maja Cimperšek, Katarina Šurlan Popovič
Liam Korošec Hudnik
Kognitivno funkcioniranje pri izgorelosti
Marina Horvat
eSinapsa, 2019-16
Maša Čater
Saša Koprivec
Infekcije osrednjega živčnega sistema s flavivirusi
Maja Potokar
Raziskava: Kako depresija vpliva na kognitivne sposobnosti?
Vida Ana Politakis
Razvoj depresije pri otrocih z vidika navezovalnega vedenja
Neža Grgurevič
Sonja Prpar Mihevc
Umetno inteligentna nevroznanost: srečanje nevronskih mrež in možganske fiziologije
Kristijan Armeni
Čebelji strup pri preventivi nevrodegenerativnih bolezni in priložnost za klinično prakso
Matjaž Deželak
eSinapsa, 2019-17
IgG4+ – skupni imenovalec diagnoz iz preteklosti
Cene Jerele, Katarina Šurlan Popovič
Nov molekulski mehanizem delovanja ketamina v astrocitih
Matjaž Stenovec
Praktični pristop k obravnavi utrujenosti in motenj spanja pri bolnikih z multiplo sklerozo
Nik Krajnc, Leja Dolenc Grošelj
Jure Pešak
eSinapsa, 2020-18
Bolezni spektra anti-MOG pri odraslih
Nik Krajnc
Samomor pod lupo nevroznanosti
Alina Holnthaner
eSinapsa, 2020-19
Ob mednarodnem dnevu znakovnih jezikov
Anka Slana Ozimič
Teorija obetov: kako sprejemamo tvegane odločitve
Nastja Tomat
Sara Fabjan
Matjaž Deželak
Nina Stanojević, Uroš Kovačič
Od človeških nevronov do možganskih organoidov – nova obzorja v nevroznanosti
Vesna M. van Midden
Splošna umetna inteligenca ali statistične jezikovne papige?
Kristijan Armeni
Zunajcelični vezikli kot prenašalci zdravilnih učinkovin preko krvno-možganske prepreke
Saša Koprivec
Matjaž Deželak
eSinapsa, 2021-20
Migrena: starodavna bolezen, sodobni pristopi k zdravljenju
Eva Koban, Lina Savšek
Zgodnji razvoj socialnega vedenja
Vesna Jug
Nastja Tomat
Mikrosplet: povezovanje preko mikrobioma
Tina Tinkara Peternelj
Stimulacija možganov kot način zdravljenja depresije
Saša Kocijančič Azzaoui
eSinapsa, 2021-21
eSinapsa, 2022-22
Sodobni vidiki motenj hranjenja
Karin Sernec
Ples in gibalni dialog z malčki
Neva Kralj
Atul Gawande
Jezikovna funkcija pri Alzheimerjevi bolezni
Gašper Tonin
Dostava terapevtikov preko krvno-možganske pregrade
Matjaž Deželak
eSinapsa, 2022-23
Akutni ishemični infarkt hrbtenjače pri zdravih otrocih – kaj lahko pove radiolog?
Katarina Šurlan Popovič, Barbara Šijaković
eSinapsa, 2023-24
Možganska omrežja pri nevrodegenerativnih boleznih
Tomaž Rus, Matej Perovnik
Morske živali kot navdih za nevroznanstvenike: morski konjiček, morski zajček in klobučnjak
Tina Bregant
Metoda Feldenkrais: gibanje in nevroplastičnost
Mateja Pate
Etično naravnana animalna nevroznanost
Maša Čater
Helena Motaln, Boris Rogelj
eSinapsa, 2023-25
Urban Košak, Damijan Knez, Anže Meden, Simon Žakelj, Jurij Trontelj, Jure Stojan, Maja Zakošek Pipan, Kinga Sałat idr.
eSinapsa, 2024-26
Naravno okolje kot vir zdravja in blagostanja
Karin Križman, Grega Repovš, Gaja Zager Kocjan, Gregor Geršak
Katja Peganc Nunčič, Damjan Osredkar
Progresivna multifokalna levkoencefalopatija (PML) je demielinizacijska bolezen osrednjega živčevja (OŽ) in je najpogostejša klinična manifestacija okužbe centralnega živčnega sistema z virusom JC. Pojavlja se pri osebah z oslabljeno celično imunostjo, večinoma pri bolnikih, okuženih z virusom humane imunske pomanjkljivosti. Klinično se najpogosteje izrazi z napredujočim kognitivnim upadom. Nezdravljena PML ima izrazito progresiven potek, zato je bistvenega pomena čimprejšnja potrditev diagnoze. Zaradi neinvazivnosti in lažje dostopnosti se v ta namen vse pogosteje uporabljajo radiološke slikovne diagnostične metode. Glavno vlogo ima magnetno-resonančno slikanje, s katerim lahko prikažemo demielinizacijska žarišča že v predklinični fazi bolezni. Pri PML so demielinizacijske spremembe značilno asimetrično razporejene v belini možganovine. Nahajajo se predvsem v parietalnem režnju.


Okužba z JC virusom (JCV) je možna z vdihavanjem ali zaužitjem kontaminirane vode. 1 2 Pri 85-tih odstotkih odrasle populacije so prisotna protitelesa proti virusu, kar kaže na predhodno asimptomatsko izpostavitev, ali možnost latentne okužbe v sečnem traktu, kostnem mozgu, oziroma vranici. 3 4 Reaktivacija JCV in razsoj po krvi v centralnem živčnem sistemu (CŽS) sta posledica zelo oslabljene celične imunosti. 3 4 Okužba z virusom humane imunske pomanjkljivosti (HIV) je najpogostejši vzrok reaktivacije JCV in je prisotna pri 80tih odstotkih bolnikov s PML.3 Pojavnost PML se je pri teh bolnikih z uvedbo visokoaktivne antiretrovirusne terapije (HAART) nekoliko znižala, izboljšalo se je tudi njihovo preživetje. 5 6 7 Drugi vzroki za pojav PML so redki. Med hematološkimi malignimi obolenji (13 odstotkov PML) prevladuje kronična limfatična levkemija, znana je še povezava s Hodgkinovim in ne-Hodgkinovim limfomom8. Imunosupresivna terapija pri transplantaciji organov, oziroma zdravljenju avtoimunih bolezni, je vzrok za tri do pet odstotkov obolenj s PML. 9 10 V zadnjih letih se je povečala incidenca PML pri bolnikih z multiplo sklerozo, ki jih zdravijo z monoklonskimi protitelesi.11 12 13
Osnovni patološki proces PML je demielinizacija oligodendrocitov. Začne se v posameznih žariščih, ki se nato s postopnim širjenjem in združevanjem spreminjajo v večja demielinizirana področja z možno osrednjo nekrozo.14 Značilni histopatološki znaki so nabrekli oligodendrociti in astrociti ter blago ali odsotno vnetje. 14 15 Klinična slika PML je odvisna od lokalizacije sprememb in je posledično nespecifična. Najpogosteje se izrazi z napredujočim kognitivnim upadom, zmedenostjo in osebnostnimi spremembami. Pridružijo se jim lahko tudi motorični, senzorični in vizualni simptomi ter v 20 odstotkih primerov epileptični napadi.16 17
Specifično zdravljenje PML s protivirusnimi zdravili se ni izkazalo za učinkovito. Za bolnike s HIV se tako predlaga prilagoditev terapije HAART, pri ostalih pa je ključnega pomena čimprejšnja odstranitev imunosupresivnih dejavnikov 1418. Nezdravljena PML ima izrazito progresiven potek z 90-odstotno umrljivostjo v prvem letu 16.
Ob vse večjem številu imunsko oslabljenih oseb je zgodnja diagnoza PML izrednega pomena. Pomagamo si z radiološkimi slikovno-preiskovalnimi metodami, dokazovanjem virusa DNA z verižno reakcijo s polimerazo (PCR) likvorja ter biopsijo možganov. Slednja je sicer najbolj specifična, vendar tudi najbolj invazivna diagnostična metoda 19. Uporaba PCR je ob uvedbi terapije HAART pri bolnikih s HIV-om izgubila svoj prvotni pomen, saj prihaja, kljub radiološko in klinično jasnim znakom za PML 20, do PCR negativnih rezultatov. Zaradi lažje dostopnosti, hitrosti in neinvazivnosti je vse bolj pomembna vloga radioloških slikovno-preiskovalnih metod, kar potrjujejo tudi najnovejši diagnostični kriteriji 14. O »zanesljivi PML« govorimo, kadar so, poleg značilnih kliničnih in radioloških znakov, prisotne še značilne histopatološke spremembe, ali dokazan JCV v likvorju. Ob odsotnosti neposrednega prikaza JCV, a prisotnosti klinične slike in značilnih slikovno-radioloških znakov, govorimo o »verjetni PML«.
Radiološka obravnava PML
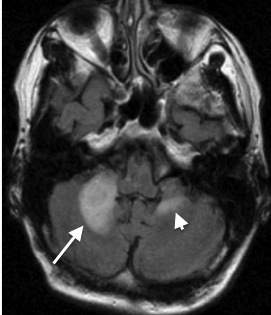
Slika 1. MR možgan, T2 obtežena sekvenca v transverzalni ravnini: Za PML značilna demielinizacijska sprememba v desnem srednjem cerebelarnem pedunklu (označena z dolgo belo puščico). Sprememba ima obliko polmeseca, je velika in ima zvišan signal. Podobna, manjša sprememba tudi v levem cerebelarnem pedunklu (označena s kratko belo puščico).
Zlati standard med radiološkimi slikovno-preiskovalnimi metodami v obravnavi PML predstavlja magnetno resonančno slikanje (MR). Za PML so značilne asimetrično razporejene demielinizacijske spremembe bele možganovine, ki ležijo obojestransko v različnih delih možganovine. Večje spremembe se med sabo zlivajo. Občasno se temu lahko pridružijo še spremembe v talamusu ali bazalnih jedrih21.
Spremembe bele možganovine se najpogosteje nahajajo supratentorialno in sicer v parietalnem, lahko pa tudi frontalnem lobusu 21. Demielinizacija se začne na mestu največjega krvnega pretoka, t.j. subkortikalno, v U-vlaknih bele možganovine in je valovitega videza. Z napredovanjem bolezni se spremembe širijo globlje v periventrikularno področje. Subkortikalna lega demielinizacijskih sprememb brez prizadetosti možganske skorje je značilna za PML in nam omogoča razlikovanje le-teh od sprememb bele možganovine pri HIV encefalopatiji in ostalih demielinizacijskih boleznih. PML v zadnji kotanji prizadene srednje cerebelarne pedunkle in priležno belo možganovino ponsa ali malih možganov 21 (Slika 1). Hrbtenjača je prizadeta le izjemoma.
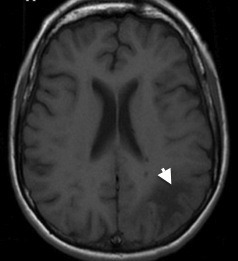
Slika 2a. MR možgan, T1 obtežena sekvenca v transverzalni ravnini brez gadolinijevega kontrastnega sredstva: Demielinizacijska sprememba značilna za PML (označena z belo puščico). Sprememba ima znižan signal, leži v beli možganovini globoko pod možgansko skorjo, ki ni bolezensko zajeta.
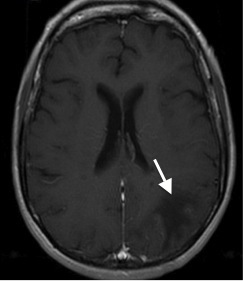
Slika 2b. MR možgan, T1 obtežena sekvenca v transverzalni ravnini z gadolinijevim kontrastnim sredstvom: Pri PML spremembah po kontrastnem sredstvu ne pride do ojačanja signala.
MR strukturni videz PML demielinizacijskih sprememb
V aktivni fazi bolezni pri MR preiskavi nikoli ne najdemo atrofičnih sprememb možganovine. Na T1 obteženih sekvencah imajo PML demielinizacijske spremembe glede na sivo možganovino značilno znižan signal, ki se z napredkom bolezni ali ponovno uvedbo terapije HAART še znižuje 22 23 (Slika 2a). Na predelu demielinizacijske spremembe, kjer se le ta širi, je na T1 obteženi sekvenci lahko prisoten višji signal. Spremenjena intenzivnost je posledica prisotnosti penastih makrofagov ob razpadu mielina 14. Ker PML demielinizacijske spremembe možganovine niso vnetne in je možgansko-žilna pregrada ohranjena, po dovajanju gadolinijevega kontrastnega sredstva ne pride do obarvanja sprememb (Slika 2b). Na T2 obteženi sekvenci imajo PML demielinizacijske spremembe zvišan signal, kar je še bolj izraženo na FLAIR obteženi sekvenci (sekvenca, ki izniči signal tekočin; ang. “fluid attenuated inversion recovery”). Pomembna MR značilnost PML je izrazito ostra meja med demielinizacijskimi spremembami bele možganovine in priležno možgansko skorjo.
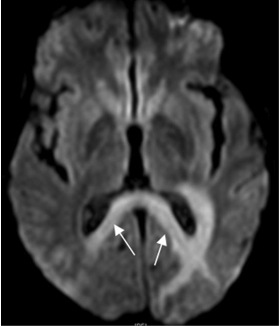
Slika 3a. MR možgan, difuzijsko obtežena sekvenca b=1000 sekvenca v transverzalni ravnini: Zvišan signal PML spremembe v področju korpus kalozuma (označeno z belima puščicama) - omejena difuzija vode.
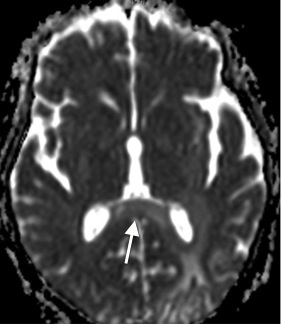
Slika 3b. MR možgan, difuzijsko obtežena sekvenca b=1000 sekvenca v transverzalni ravnini: Zvišan signal PML spremembe v področju korpus kalozuma (označeno z belima puščicama) - omejena difuzija vode.
MR difuzija PML sprememb
Sprememba signala na difuzijsko poudarjenih slikah (DWI) je odvisna od aktivnosti PML (Slika 3a,b). Nove aktivne spremembe imajo pospešeno difuzijo v osrednjem delu in omejeno difuzijo na napredujočem robu demielinizacijske spremembe 24 25. Omejeno difuzijo na napredujočem robu povzročijo penasti makrofagi, oligodendrociti in astrociti, ki s svojim nabrekanjem utesnjujejo ekstracelularni prostor, t.j. prostor največje možne difuzije 26 27. V osrednjem delu spremembe je ekstracelularni prostor razširjen zaradi propadlih oligodendrocitov in porušene arhitektonike celic, kar omogoča lažjo oz.hitrejšo difuzijo molekul vode 24.
MR spektroskopija
Tovrstno slikanje nam poda informacije o kemični zgradbi oziroma metabolizmu tkiva. Na MR spektroskopiji opazujemo vrhove posameznih kemičnih snovi, ki predstavljajo označevalce za določena tkiva oz. procese. V Tabeli 1 so zbrani tisti, ki so pomembni pri oceni PML.
| Tabela 1. Označevalci pri MR spektroskopiji. | |||
| Metabolit - označevalec | Pomen označevalca | Patološki proces | |
| Cr | Kreatin | Energetski metabolizem, konstanta | X |
| NAA | N- acetil-aspartat | Vitalnost nevronov | ↓ - nevronski distres |
| Cho | Holin | Metabolizem celične membrane | ↑ - tumor, demielinizacija |
| mIns | Mioinozitol | Stanje glije | ↑ - proliferacija glije, vnetje |
| Legenda:↓- nižji vrh; ↑- višji vrh; X - normalna vrednost | |||
Za PML je značilen precej znižan vrh NAA, kar kaže na izgubo nevronov v demielinizacijskih spremembah. Nasprotno je holinski vrh zvišan, kar je posledica razpada mielina. Višina vrha mIns je odvisna od stopnje bolezni. V začetni aktivni fazi je vrednost povišana, z umirjanjem bolezni postopoma upada 28.
MR perfuzija
MR perfuzija zaradi neprekrvavljenosti PML sprememb nima diagnostičnega pomena, saj v teh področjih, pričakovano, dobimo znižan krvni pretok in znižan volumen krvi.
Pomen radiološke slikovne diagnostike pri PML
MRI je najbolj občutljiva radiološka slikovno-preiskovalna metoda in se uporablja tako za odkritje predklinične oblike PML kot tudi za spremljanje klinično že razvite bolezni. Aktivnosti demielinizacijskih sprememb najbolje sledimo s FLAIR in DWI obteženimi sekvencami, morebitno prisotnost vnetja pa lahko dokažemo z dodatkom gadolinijevega kontrasta. Normalen MR možganov ob prisotnih nevroloških deficitih izključuje PML kot diagnozo.
Bolezen ima izrazito hitro napredujoči potek in je povezana z visoko umrljivostjo. Za izboljšanje preživetja je odkritje demielinizacijskih sprememb že v predklinični fazi PML ključnega pomena. V ta namen bolnike z visokim tveganjem za PML vse pogosteje spremljamo z rednimi MR preiskavami.
-
___
-
Bofill-Mas S, Formiga-Cruz M, Clemente-Casares P, et al. Potential transmission of humanpolyomaviruses through the gastrointestinal tract after exposure to virions or viral DNA. J Virol 2001;75: 10290–99. ↩
-
Monaco MC, Jensen PN, Hou J, et al. Detection of JC virus DNA in human tonsil tissue: evidence for site of initial viral infection. J Virol 1998;72: 9918–23. ↩
-
Gheuens S, Pierone G, Peeters P, et al. Progressive multifocal leukoencephalopathy in individuals with minimal or occult immunosuppression. J NeurolNeurosurg Psychiatry 2010;81: 247–54. ↩
-
Weber T. Progressive multifocal leukoencephalopathy.Neurol Clin 2008;26: 833–54. ↩
-
d’Arminio Monforte A, Cinque P, Mocroft A, et al. Changing incidence of central nervous system diseases in the EuroSIDA cohort. Ann Neurol2004;55: 320–28. ↩
-
Lang W, Miklossy J, Deruaz JP, et al. Neuropathology of the acquired immune deficiency syndrome (AIDS): a report of 135 consecutive autopsy cases from Switzerland. Acta Neuropathol 1989;77: 379–90. ↩
-
Cinque P, Vago L, Dahl H, et al. Polymerase chain reaction on cerebrospinal fluid for diagnosis of virus-associated opportunistic diseases of the central nervous system in HIV-infected patients. AIDS 1996;10: 951–58. ↩
-
Garcia-Suarez J, deMiguel D, Krsnik I, et al. Changes in the natural history of progressive multifocal leukoencephalopathy in HIV-negative lymphoproliferative disorders: impact of novel therapies. AmJ Hematol 2005; 80: 271–81. ↩
-
Shitrit D, Lev N, Bar-Gil-Shirit A, et al. Progressive multifocal leukoencephalopathyin transplant recipients. Transpl Int 2005; 17: 658–65. ↩
-
Calabrese LH, Molloy ES, Huang D, et al. Progressive multifocal leukoencephalopathyin rheumatic diseases: evolving clinical and pathological patternsof disease. Arthritis Rheum 2007; 56: 2116–28. ↩
-
Van Assche G, Van Ranst M, Sciot R, et al. Progressive multifocal leukoencephalopathy after natalizumab therapy for Crohn’s disease. N Engl J Med2005;353: 362–68. ↩
-
Kleinschmidt-DeMasters BK, Tyler KL. Progressive multifocal leukoencephalopathycomplicating treatment with natalizumab and interferon beta-1afor multiple sclerosis. N Engl J Med 2005;353: 369–74. ↩
-
Langer-Gould A, Atlas SW, Green AJ, et al. Progressive multifocal leukoencephalopathyin a patient treated with natalizumab. N Engl J Med 2005; 353: 375–81. ↩
-
Cinque P, Koralnik IJ, Gerevini S, et al. Progressive multifocal leukoencephalopathy in HIV-1 infection. Lancet Infect Dis 2009;9: 625–36. ↩
-
Richardson EP Jr. Progressive multifocal leukoencephalopathy. NEngl J Med 1961;265: 815–23. ↩
-
Narula S, LaRosa DF, Kamoun M, et al.. Progressive multifocal leukoencephalopathy in a patient with common variable immunodeficiency and abnormal CD8T-cell subset distribution. Ann Allergy Asthma Immunol 2007;98: 483–89. ↩
-
Lima MA, Drislane FW, Koralnik IJ. Seizures and their outcome in progressive multifocal leukoencephalopathy. Neurology 2006;66: 262–64. ↩
-
Koralnik IJ. Progressive multifocal leukoencephalopathy revisited: has the disease outgrown its name? Ann Neurol 2006;60: 162-73. ↩
-
Koralnik IJ, Boden D, Mai VX, et al. JC virus DNA load in patients with and without progressive multifocal leukoencephalopathy.Neurology 1999;52:253–60. ↩
-
Cinque P, Bossolasco S, Brambilla AM, et al. The effect of highly active antiretroviral therapy-induced immune reconstitution on development and outcome of progressive multifocal leukoencephalopathy: study of 43 cases with review of the literature. J Neurovirol 2003;9: 73–80. ↩
-
Whiteman ML, Post MJ, Berger JR, et al. Progressive multifocal leukoencephalopathy in 47 HIV-seropositive patients: neuroimaging with clinical and pathologic correlation. Radiology 1993;187: 233–40. ↩
-
Marzocchetti A, Di Giambenedetto S, Cingolani A, et al. Reduced rate of diagnostic positive detection of JC virus DNA in cerebrospinal fluid in cases of suspected progressive multifocal leukoencephalopathy in the era of potent antiretroviral therapy. J Clin Microbiol 2005;43: 4175–77. ↩
-
Mark AS, Atlas SW. Progressive multifocal leukoencephalopathy in patients with AIDS: appearance on MR images. Radiology 1989;173: 517–21. ↩
-
Bergui M, Bradac GB, Oguz KK, et al. Progressive multifocal leukoencephalopathy: diffusion-weighted imaging and pathological correlations. Neuroradiology 2004;46: 22–25. ↩
-
Henderson RD, Smith MG, Mowat P, et al. Progressive multifocal leukoencephalopathy. Neurology 2002;58: 1825. ↩
-
Norris DG, Niendorf T, Hoehn-Berlage M, et al. Incidence of apparent restricted diffusion in three different models of cerebral infarction. Magn ResonImaging 1994;12: 1175–82. ↩
-
Qiao M, Malisza KL, Del Bigio MR, et al. Transient hypoxia-ischemia in rats: changes in diffusion-sensitiveMRimaging findings, extracellular space, andNa_-K_adenosine-triphosphatase and cytochrome oxidase activity. Radiology 2002;223: 65–75. ↩
-
Chang L, Ernst T, Tornatore C, et al. Metabolite abnormalities in progressive multifocal leukoencephalopathy by proton magnetic resonance spectroscopy. Neurology 1997;48: 836–45. ↩
Urša Zabret, dr.med., specializantka radiologije
doc. dr. Katarina Šurlan Popovič, dr.med., specialistika radiologije
predstojnica Oddelka za nevroradiologijo Kliničnega inštituta za radiologijo
UKC Ljubljana