Spletna revija za znanstvenike, strokovnjake
in nevroznanstvene navdušence
Naslovnica Članki Intervjuji Mnenja Zdravje Korenine eSinapsa Številke ![]()
Vnovični možgansko-žilni ishemični dogodek je mogoče preprečiti
članki
eSinapsa, 2011-1
Zvezdan Pirtošek
Eksoskeleti – inteligentne bionske naprave
Marko Munih
O aktualnih dilemah draženja globokih možganskih struktur pri obsesivno - kompulzivni motnji
Nadja Jarc
Sledite svojo srečo ... z iPhone
Urban Kordeš
eSinapsa, 2011-2
Renata Salecl
Gašper Tkačik
Astrociti – spregledane zvezde nevrobiologije
Marko Kreft, Robert Zorec
Sašo Dolenc
Meditacija - malo truda, veliko koristi
Luka Dimic
eSinapsa, 2011-3
Mara Bresjanac
Martina Starc
Rok Berlot
Varnost uporabe generičnih protiepileptičnih zdravil
Mojca Kržan, Matevž Kržan
Možgani, računalniki - nekaj vmes
Miha Pelko
eSinapsa, 2012-4
Ali so moški in ženski možgani različni?
Gregor Majdič
O kognitivnih motnjah pri bolnikih s Parkinsonovo boleznijo
Dejan Georgiev
Akutno možgansko kap lahko uspešno zdravimo
Nina Vujasinovič, Bojana Žvan
Vloga nevropsihološke diagnostike pri odkrivanju zgodnjih znakov alzheimerjeve bolezni
Simon Brezovar
eSinapsa, 2013-5
Novo odkritje na področju sporadičnih prionskih bolezni
Jana Jerše, Nadja Jarc
Učinek placeba brez lažnih zdravil in zavajanja
Mara Bresjanac
Subarahnoidna krvavitev zaradi tromboze venskih sinusov
Mateja Repar, Anita Resman Gašperčič
Srečanje dveh velikanov: možganov in imunskega sistema
Matej Markota
eSinapsa, 2013-6
Odstranjevanje možganskih tumorjev pri budnem bolniku
Andrej Vranič, Jasmina Markovič, Blaž Koritnik
Zmedena bolnica, ki nič ne vidi ali PRES
Manja Hribar, Vid Zgonc
Manja Hribar
Netravmatska lokalizirana konveksitetna subarahnoidna krvavitev
Mateja Repar, Fajko F. Bajrović
Sistemska skleroza in ishemična možganska kap - vzročna povezanost ali le koincidenca?
Mateja Repar, Janja Pretnar Oblak
Klemen Grabljevec
Z omejevanjem spodbujajoča terapija pri bolnikih po nezgodni možganski poškodbi
Dejana Zajc, Klemen Grabljevec
eSinapsa, 2014-7
Možgani v mreži navezanosti, ki nas zaznamuje
Barbara Horvat
Vpliv senzoričnega dotoka na uglasitev možganskih povezav
Peter Gradišnik
Človeški konektom ali kakšne so zveze v naših možganih
Blaž Koritnik
Niko Lah
Torkove delavnice za osnovnošolce
Mateja Drolec Novak, Vid V. Vodušek
Da ne pozabim! Tehnike za pomladitev spomina
Klara Tostovršnik, Hana Hawlina
Površina socialne nevroznanosti
Manuel Kuran
Clarity - bistri možgani Karla Deisserotha
Gregor Belušič
Barbara Gnidovec Stražišar
Bojana Žvan
Nevroplastičnost po možganski kapi
Marjan Zaletel
Klinično psihološka obravnava pacientov po možganski kapi in podpora pri vračanju na delovno mesto
Barbara Starovasnik Žagavec
Možgani: organ, s katerim ljubimo
Andraž Matkovič
Marija Šoštarič Podlesnik
Gibalno-kognitivna vadba: praktična delavnica
Mitja Gerževič, Marina Dobnik
Anton Grad
Nevrologija, imunologija, psihiatrija …
Bojan Rojc
Andraž Stožer, Janez Bregant
Dominika Novak Pihler
Možganska kap – »kako ostati v omrežju?«
Nina Ozimic
Klara Tostovršnik
eSinapsa, 2014-8
Znotrajžilno zdravljenje možganskih anevrizem
Tamara Gorjanc, Dimitrij Lovrič
Obravnava hladnih možganskih anevrizem
Bojana Žvan, Janja Pretnar Oblak
Ali deklice z Rettovim sindromom govorijo z očmi?
Anka Slana, Urška Slana
Progresivna multifokalna encefalopatija
Urša Zabret, Katarina Šurlan Popovič
Ne ubijaj – poskusi na živalih
Martina Perše
Poizkusi na živalih - za in proti
Simon Horvat
eSinapsa, 2015-9
Kako deluje navigacijski sistem v naših možganih
Simon Brezovar
Vsakodnevno delo slepe osebe / s slepo osebo
Denis Kamnar
Uroš Marušič
Manca Tekavčič Pompe
Toni Pustovrh
Marko Hawlina
Od svetlobe do podobe ali kako vidijo svet naši možgani
Simon Brezovar
Janja Hrastovšek
Zala Kurinčič
Pogledi na mejno osebnostno motnjo
Jerica Radež, Peter Kapš
Uvid kot socialno psihološki fenomen
Vid Vodušek
Uvod v vidno-prostorske funkcije s praktičnimi primeri
Ana Bujišić, Sanja Roškar
eSinapsa, 2015-10
Difuzijsko magnetnoresonančno slikanje
Rok Berlot
Katja Pavšič
Radiološko izolirani sindrom - ali ga moramo poznati?
Matej Vouk, Katarina Šurlan Popovič
Kako izgledajo možgani, ki govorijo več jezikov?
Gašper Zupan
Nov pristop v rehabilitaciji - terapija s pomočjo psa
Mateja Drljepan
Pogled v maternico z magnetnoresonančno preiskavo
Taja Jordan, Tina Vipotnik Vesnaver
Saša Zorjan
Saša Zorjan
Nevroestetika: ko nevroznanost obišče galerijo
Anja Voljavec, Hana Hawlina, Nika Vrabič
Ali so psihogeni neepileptični napadi res psihogeni?
Saška Vipotnik, Gal Granda
Kako nam lahko glasna glasba »vzame« sluh in povzroči tinitus
Nejc Steiner, Saba Battelino
eSinapsa, 2016-11
Mara Bresjanac
Kako ultrazvok odpira pot v možgane
Kaja Kolmančič
Kako je epigenetika spremenila nevroznanost
Metka Ravnik Glavač
Ondinino prekletstvo ali sindrom prirojene centralne hipoventilacije
Katja Pavšič, Barbara Gnidovec Stražišar, Janja Pretnar Oblak, Fajko F. Bajrović
Zika virus in magnetnoresonančna diagnostika nepravilnosti osrednjega živčevja pri plodu
Rok Banko, Tina Vipotnik Vesnaver
Motnje ravnotežja otrok in odraslih
Nejc Steiner, Saba Battelino
eSinapsa, 2016-12
Vloga magnetnoresonančne spektroskopije pri obravnavi možganskih tumorjev
Gašper Zupan, Katarina Šurlan Popovič
Tiskanje tridimenzionalnih modelov v medicini
Andrej Vovk
Aleš Oblak
Kevin Klarič
Sinestezija: umetnica, ki ne želi odrasti
Tisa Frelih
Računska psihiatrija: od nevroznanosti do klinike
Nastja Tomat
Kognitivni nadzor: od vsakdanjega življenja do bolezni
Vida Ana Politakis
eSinapsa, 2017-13
Internet: nadgradnja ali nadomestek uma?
Matej Perovnik
Vloga črevesnega mikrobioma pri odzivu na stres
Vesna van Midden
Stres pušča posledice tako na človeškem kot živalskem organizmu
Jasmina Kerčmar
Prikaz normalne anatomije in bolezenskih stanj obraznega živca z magnetno resonanco
Rok Banko, Matej Vrabec
Psihedelična izkušnja in njen zdravilni potencial
Anja Cehnar, Jona Basle
Vpliv hiperglikemije na delovanje možganov
Jasna Šuput Omladič, Simona Klemenčič
Nevrofibromatoza: napredujoče obolenje centralnega in perifernega živčevja
Nejc Steiner, Saba Battelino
Fenomen žrtvenega jagnja v dobi interneta
Dolores Trol
Tesnoba staršev in strategije spoprijemanja, ko pri otroku na novo odkrijejo epilepsijo
Daša Kocjančič, Petra Lešnik Musek, Vesna Krkoč, David Gosar
eSinapsa, 2017-14
Zakaj ne zapeljem s ceste, ko kihnem?
Anka Slana Ozimič, Grega Repovš
Nobelova nagrada za odkritje molekularnih mehanizmov nadzora cirkadianih ritmov
Leja Dolenc Grošelj
Možgani pod stresom: od celic do duševnih motenj
Nastja Tomat
Na sledi prvi vzročni terapiji Huntingtonove bolezni
Danaja Metul
Razlike med spoloma pri Parkinsonovi bolezni
Kaja Kolmančič
eSinapsa, 2018-15
Susceptibilno poudarjeno magnetnoresonančno slikanje pri bolniku z ALS
Alja Vičič, Jernej Avsenik, Rok Berlot
Sara Fabjan
Reverzibilni cerebralni vazokonstrikcijski sindrom – pot do diagnoze
Maja Cimperšek, Katarina Šurlan Popovič
Liam Korošec Hudnik
Kognitivno funkcioniranje pri izgorelosti
Marina Horvat
eSinapsa, 2019-16
Maša Čater
Saša Koprivec
Infekcije osrednjega živčnega sistema s flavivirusi
Maja Potokar
Raziskava: Kako depresija vpliva na kognitivne sposobnosti?
Vida Ana Politakis
Razvoj depresije pri otrocih z vidika navezovalnega vedenja
Neža Grgurevič
Sonja Prpar Mihevc
Umetno inteligentna nevroznanost: srečanje nevronskih mrež in možganske fiziologije
Kristijan Armeni
Čebelji strup pri preventivi nevrodegenerativnih bolezni in priložnost za klinično prakso
Matjaž Deželak
eSinapsa, 2019-17
IgG4+ – skupni imenovalec diagnoz iz preteklosti
Cene Jerele, Katarina Šurlan Popovič
Nov molekulski mehanizem delovanja ketamina v astrocitih
Matjaž Stenovec
Praktični pristop k obravnavi utrujenosti in motenj spanja pri bolnikih z multiplo sklerozo
Nik Krajnc, Leja Dolenc Grošelj
Jure Pešak
eSinapsa, 2020-18
Bolezni spektra anti-MOG pri odraslih
Nik Krajnc
Samomor pod lupo nevroznanosti
Alina Holnthaner
eSinapsa, 2020-19
Ob mednarodnem dnevu znakovnih jezikov
Anka Slana Ozimič
Teorija obetov: kako sprejemamo tvegane odločitve
Nastja Tomat
Sara Fabjan
Matjaž Deželak
Nina Stanojević, Uroš Kovačič
Od človeških nevronov do možganskih organoidov – nova obzorja v nevroznanosti
Vesna M. van Midden
Splošna umetna inteligenca ali statistične jezikovne papige?
Kristijan Armeni
Zunajcelični vezikli kot prenašalci zdravilnih učinkovin preko krvno-možganske prepreke
Saša Koprivec
Matjaž Deželak
eSinapsa, 2021-20
Migrena: starodavna bolezen, sodobni pristopi k zdravljenju
Eva Koban, Lina Savšek
Zgodnji razvoj socialnega vedenja
Vesna Jug
Nastja Tomat
Mikrosplet: povezovanje preko mikrobioma
Tina Tinkara Peternelj
Stimulacija možganov kot način zdravljenja depresije
Saša Kocijančič Azzaoui
eSinapsa, 2021-21
eSinapsa, 2022-22
Sodobni vidiki motenj hranjenja
Karin Sernec
Ples in gibalni dialog z malčki
Neva Kralj
Atul Gawande
Jezikovna funkcija pri Alzheimerjevi bolezni
Gašper Tonin
Dostava terapevtikov preko krvno-možganske pregrade
Matjaž Deželak
eSinapsa, 2022-23
Akutni ishemični infarkt hrbtenjače pri zdravih otrocih – kaj lahko pove radiolog?
Katarina Šurlan Popovič, Barbara Šijaković
eSinapsa, 2023-24
Možganska omrežja pri nevrodegenerativnih boleznih
Tomaž Rus, Matej Perovnik
Morske živali kot navdih za nevroznanstvenike: morski konjiček, morski zajček in klobučnjak
Tina Bregant
Metoda Feldenkrais: gibanje in nevroplastičnost
Mateja Pate
Etično naravnana animalna nevroznanost
Maša Čater
Helena Motaln, Boris Rogelj
eSinapsa, 2023-25
Urban Košak, Damijan Knez, Anže Meden, Simon Žakelj, Jurij Trontelj, Jure Stojan, Maja Zakošek Pipan, Kinga Sałat idr.
Možganska kap je v svetu eden izmed vodilnih razlogov za smrt in najpomembnejši dejavnik trajne telesne in kognitivne oviranosti. Prezgodnja smrt, dolgotrajna prizadetost, zmanjšanje socialnega delovanja, stroški nege in zmanjšana produktivnost pomenijo za bolnike z možgansko kapjo in njihove svojce veliko breme.
MOŽGANSKA KAP JE VODILNI RAZLOG TRAJNE TELESNE IN KOGNITIVNE OVIRANOSTI
Koncept »Čas so možgani« pomeni, da sodi možganska kap med medicinska urgentna stanja 1 Danes je zdravljenje s trombolizo edini način za bolnike z akutno ishemično možgansko kapjo 2. Novejša možnost je še endovaskularno zdravljenje zunaj in znotraj-lobanjskih arterijskih zožitev 3. Vsi bolniki z akutno možgansko kapjo naj bi bili po evropskih in slovenskih smernicah zdravljeni v enoti za možgansko kap, kjer zanje skrbi večdisciplinarni zdravstveni tim 4.
Zaradi možgansko-žilnih bolezni trpijo danes v Evropi štirje milijoni ljudi, v svetu pa je takih kar petnajst milijonov – od tega jih pet milijonov umre, pet milijonov pa postane dolgotrajno telesno in/ali kognitivno prizadetih. V Evropi vsako leto zboli za možgansko kapjo približno milijon dvesto tisoč oseb, približno dvesto tisoč letno pa jih umre. Srčno-žilne bolezni in možganska kap sta vzrok za štirideset odstotkov vseh smrti v Evropi. V Evropi je umrljivost zaradi možganske kapi za šestdeset odstotkov večja kot v ZDA in Kanadi 5. Možganska kap je v Sloveniji med ženskami tretji najpogostnejši vzrok smrti [6]. V Sloveniji se v zadnjih letih zaradi možganske kapi zdravi okoli štiri tisoč štiristo prebivalcev na leto, okoli dva tisoč sto jih umre 7. V posameznih starostnih skupinah moški umirajo pogosteje kot ženske, ta razlika je najizrazitejša v starosti do petinšestdesetega leta. Tako v Sloveniji kakor tudi v starih članicah Evrope (petnajstih) je umrljivost zaradi možganske kapi večja med moškimi kot med ženskami. V starih članicah Evrope je od prve polovice sedemdesetih let naprej upadala in se tudi v Sloveniji enako zmanjšala za sto odstotkov ali več pri obeh spolih. Umrljivost slovenskih žensk zaradi možganske kapi se je leta 2006 izenačila z umrljivostjo žensk v Evropi 7.
ISHEMIČNA MOŽGANSKA KAP IN PREHODNI ISHEMIČNI NAPAD
Možgansko-žilne ishemične dogodke razvrščamo v kategorije glede na mehanizem žariščne možganske okvare ter vrsto in lokalizacijo žilne okvare 8 9. Razlika med prehodnim ishemičnim napadom (TIA) in ishemično možgansko kapjo (IMK) zadnja leta ni več tako pomembna, ker so mnogi preventivni ukrepi namenjeni obema. Po definiciji je IMK skupina nevroloških simptomov in znakov žilnega izvora, ki trajajo več kot štiriindvajset ur, TIA pa je skupina žariščnih nevroloških znakov žilnega izvora, ki trajajo manj kot štiriindvajset ur. Po novi definiciji velja, da je TIA kratka epizoda nevroloških znakov, ki jo povzroči žariščna ishemija možganov, hrbtenjače ali mrežnice s kliničnimi simptomi in znaki, ki trajajo manj kot eno uro, brez znakov možganskega infarkta 10. V Ameriških smernicah za obravnavo možganske kapi so v definiciji izpustili vrinjeni stavek »ki trajajo manj kot eno uro«, saj ni določene časovne meje, onkraj katere se bo ishemični dogodek pokazal kot možganski infarkt 11.
Tveganje za IMK po TIA je veliko in znaša štiri do pet odstotkov v dveh dneh, sedem odstotkov v tednu dni in do petnajst odstotkov v treh mesecih, zato velja tudi TIA, tako kot možganska kap, za urgentno stanje v medicini. Pojavnost TIA je pri moških pomembno večja (101/100,000) kot pri ženskah 70/100,000) 12.
Vzroki prehodnega ishemičnega napada 12
Pri bolnikih s TIA moramo biti orientirani na urgentno diagnostiko in zdravljenje. Poleg dobrega poznavanja klinične slike je treba kar se da hitro identificirati številne potencialne vzroke. Zato je potrebno obravnavo bolnikov s TIA in manjšo ishemično možgansko kapjo organizacijsko in strokovno izboljšati. V ta namen na kliničnem oddelku za vaskularno nevrologijo in intenzivno nevrološko terapijo Nevrološke klinike v ljubljanskem Univerzitetnem kliničnem centru uvajamo TIA dnevno bolnišnico.
Vzroki TIA so: ateroskeroza karotidnih in vertebralnih arterij; embolični vzroki, kot so bolezni zaklopk, prekatni tromb ali tromb zaradi atrijske fibrilacije; arterijska disekcija; arteritis; neinfekcijski nekrotizantni vaskulitis; zdravila; obsevanje; lokalna poškodba; simpato-mimetična zdravila (npr. kokain) in ekspanzivni procesi (npr. tumorji in subduralni hematomi). Vzroki TIA pri otrocih so lahko enaki kot pri odraslih, vključno s prirojenimi srčnimi napakami z možganskimi trombembolizmi (ta je najpogostejša); čezmernim uživanjem mamil (npr. kokain); koagulopatijami; okužbami centralnega živčevja; nevrofibromatozo; vaskulitisi; idiopatsko progresivno arteriopatijo pri otrocih (moyamoya); fibromuskularno displazijo; Marfanovo bolezenijo; tuberozno sklerozo in tumorji.
Diagnozo nesimptomatične možgansko-žilne bolezni lahko postavimo samo s slikovnimi preiskavami. Pri žariščnih možgansko-žilnih boleznih gre za nenadne žariščne nevrološke znake in simptome, ki imajo osnovo v točno definiranem povirju ene od možganskih žil. Vendar pa samo na osnovi žariščnih nevroloških izpadov ne moremo razlikovati med ishemično okvaro in krvavitvijo, zato je danes v diagnostiki možgansko-žilnih bolezni računalniška tomografija možganov (CT) izbirna in nujna metoda.
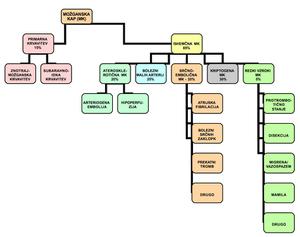
RAZVRSTITEV MOŽGANSKIH KAPI
Najbolj uporabna razvrstitev možganskih kapi, poleg osnovne razvrstitve, upošteva tudi vzroke in izvor, kar je prikazano na sliki 1.
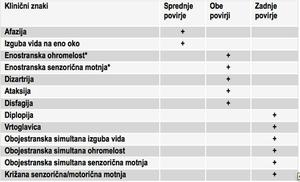
Tabela 1: Klinična slika možganske kapi v sprednjem in zadnjem arterijskem povirju.
* Običajno sklepamo na sprednje povirje
KLINIČNA SLIKA MOŽGANSKE KAPI
Tabela 1 poenostavljeno ponazarja klinične znake in simptome IMK ali TIA v sprednjem in zadnjem arterijskem povirju možganov in tiste, ki se lahko pojavijo pri okvari enega in drugega povirja.
SMERNICE ZA OBRAVNAVO ISHEMIČNE MOŽGANSKE KAPI
V Sloveniji uporabljamo Smernice za preventivo IMK in TIA, ki smo jih povzeli po evropskih 13. V Smernicah za zmanjšanje tveganja za vnovični možganski ishemični dogodek poudarjamo pomembnost sekundarne preventive 13.
Smernice priporočajo nadzor in zdravljenje dejavnikov tveganja in sicer redne kontrole krvnega tlaka. Znižujemo ga po akutnem obdobju možganske kapi, vključno pri bolnikih z normalno vrednostjo krvnega tlaka. Priporočamo tudi redne kontrole krvne glukoze, ki jo nadzorujemo s spremembo življenjskega sloga in z zdravili, ki jih izberemo individualno. Bolnikom s sladkorno boleznijo tipa 2, ki ne potrebujejo inzulina, priporočamo zdravljenje s pioglitazonom. Bolnikom, ki niso doživeli IMK ali TIA zaradi srčne embolije, priporočamo zdravljenje s statini, ne glede na raven serumskega holesterola. Nadalje v Smernicah odsvetujemo kajenje in čezmerno uživanje alkohola, priporočamo redno fizično aktivnost in dieto z malo soli in zasičenih maščob, z veliko sadja in zelenjave ter hrano bogato z vlakninami. Osebam z povečanim indeksom telesne teže priporočamo zmanjšanje telesne teže in ustrezno dieto ter zdravljenje morebitnih motenj spanja, kot je obstrukcijska apnoa. Antioksidantov in vitaminskih nadomestkov ter hormonske nadomestne terapije ne priporočamo. Bolnikom s kriptogeno možgansko kapjo in odprtim ovalnim oknom z velikim tveganjem za možgansko kap priporočamo endovaskularno zapiranje odprtega ovalnega okna.
V sekundarni preventivi ishemičnega možganskega dogodka bolnikom, ki ne zahtevajo protikoagulacijskega zdravljenja, priporočamo protitrombotično zdravljenje s protiagregacijskimi zdravili. Izbirna terapija je kombinacija aspirina in dipiridamola, ali samo klopidogrel. Namesto navedenih zdravil lahko uporabimo aspirin. Kombinacije aspirina in klopidogrela v Smernicah ne priporočamo. Izjema so bolniki s specifičnimi indikacijami kakršna je nestabilna angina pektoris, ali miokardni infarkt brez Q zobca, ali nedavna angioplastika z vstavitvijo žilne opornice. Pri bolnikih z vnovičnim ishemičnim možganskim dogodkom, kljub protiagregacijskemu zdravljenu, ponovimo diagnostične preiskave in ponovno preverimo dejavnike tveganja za možgansko kap. Bolnikom z nevalvularno atrijsko fibrilacijo po IMK ali TIA priporočamo oralna protikoagulacijska zdravila (varfarin ob INR 2,0 do 3,0). Jemanje teh zdravil bolnikom s sočasnimi boleznimi, kot so epileptični napadi, neustreznost zdravila, nekontrolirana epilepsija, ali krvavitve iz prebavil, v Smernicah odsvetujemo. Visoka starost za oralno protikoagulacijsko zdravljenje ni kontraindicirana.
V Smernicah karotidno angioplastiko brez ali z vstavljanjem žilne opornice priporočamo le bolnikom, ki jih izberemo na nevrološko-angiokirurških-nevroradioloških konzilijih. Mednje sodijo bolniki s hudo simptomatično karotidno zožitvijo, tisti s kontraindikacijo za kirurško zdravljenje, ter bolniki s ponovno zožitvijo po trombendarerektomiji, ali s karotidno zožitvijo po obsevanju. Po karotidni angioplastiki z vstavljeno žilno opornico priporočamo kombinacijo protiagregacijskih zdravil - aspirin in klopidogrel pred posegom in vsaj en mesec po njem. Endovaskularno zdravljenje lahko izvedemo tudi pri bolnikih s simptomatično znotraj-lobanjsko zožitvijo.
SKLEPNO RAZMIŠLJANJE
- Pravilna in pravočasna diagnoza ter sekundarna preventiva pomembno zmanjšata umrljivost ter telesno in kognitivno oviranost zaradi vnovičnega ishemičnega možganskega dogodka.
- Koncept »Čas so možgani« pomeni, da sodi možganska kap med urgentna stanja v medicini. Enako velja za TIA, kjer moramo biti orientirani na urgentno diagnostiko in zdravljenje.
- Zgodnja diagnoza in obravnava bolnikov, ki so doživeli TIA ali manjšo IMK, zmanjša možnosti za ponovitev ishemičnega možganskega dogodka za povprečno osemdeset odstotkov 14.
- Pomembno je neprestano izobraževanje laične in strokovne javnosti, kako prepoznati znake možganske kapi, kako čim hitreje ukrepati in kašne so možnosti preventive in zdravljenja akutne IMK in TIA.
- Hitro obravnavo bolnikov s TIA je nujno potrebno organizirati že na sekundarnem nivoju.
-
___
-
Woloszyn AV, Schwarz MA. Early management of stroke patients in the emergency department. J Pharm Pract 2011; 24(2):160-73. ↩
-
Žvan B. Kako optimizirati mrežo za obravnavo bolnikov z akutno možgansko kapjo v Sloveniji? In: Žvan B., ed. Akutna možganska kap VI: učbenik za zdravnike in zdravstvene delavce. Ljubljana: Društvo za preprečevanje možganskih in žilnih bolezni; 2011. pp. 19-30. ↩
-
Pretnar-Oblak J., Zaletel M., Žvan B. Indikacije za ultrazvočno preiskavo vratnih arterij Zdrav. Vestnik 2011; 80; 523-640. ↩
-
Žvan B., Zaletel M. Enota za možgansko kap. In: Tetičkovič E., Žvan B., eds. Sodobni pogledi na možganskožilne bolezni. Maribor: Obzorja; 2003. pp. 195-201. ↩
-
Wolf Maier K et al. Hypertension prevalence and blood pressure levels in 6 European counties, Canada and United States. JAMA 2003; 289: 2363-9. ↩
-
Šelb Šemrl J. Epidemiološki podatki o možganski kapi v Sloveniji. In: Žvan B., Bobnar Najžer E., eds. Spoznajmo in preprečimo možgansko kap. Ljubljana: Društvo za zdravje srca in ožilja Slovenije; 2006. pp. 38-43. ↩
-
Albers GW, Amarenco P., Easton JD, Sacco RL, Teal P. Antithrombotic and thrombolytic therapy for ischemic stroke. Chest 2001;119 (1 Suppl): 300S-320S. ↩
-
Adams HP Jr, Bendixen BH, Kappelle LJ, Biller J., Love BB, Gordon DL, Marsh EE 3rd. Classification of subtype of acute ischemic stroke: definitions for use in a multicenter clinical trial: TOAST: Trial of Org 10172 in Acute Stroke Treatment. Stroke 1993; 24: 35-41. ↩
-
Albers GW, Caplan LR, Easton JD, et al. Transient ischemic attack—proposal for a new definition. N Engl J Med 2002; 347 (21): 1713-6. ↩
-
Easton JD, Saver JL, Albers GW, et al. Definition and evaluation of transient ischemic attack: a scientific statement for healthcare professionals from the American Heart Association/American Stroke Association Stroke Council; Council on Cardiovascular Surgery and Anesthesia; Council on Cardiovascular Radiology and Intervention; Council on Cardiovascular Nursing; and the Interdisciplinary Council on Peripheral Vascular Disease. The American Academy of Neurology affirms the value of this statement as an educational tool for neurologists. Stroke 2009; 40 (6): 2276-93. ↩
-
Goldstein JN, Nentwich LM. Transient Ischemic Attack. http: //emedicine. medscape.com /article/ 794281-overview. ↩
-
The European Stroke Organisation (ESO) Executive Committee and the ESO Writing Committee. Guidelines for Management of Ischaemic Stroke and Transient Ischaemic Attack 2008. Cerebrovasc Dis 2008; 25: 457–507. ↩
-
Rothwell PM, Giles MF, Chandratheva A, Marquardt L, Geraghty O, Redgrave JN, Lovelock CE, Binney LE, Bull LM, Cuthbertson FC, Welch SJ, Bosch S, Carasco-Alexander F, Silver LE, Gutnikov SA, Mehta Z. Early use of Existing Preventive Strategies for Stroke (EXPRESS) study. Effect of urgent treatment of transient ischaemic attack and minor stroke on early recurrent stroke (EXPRESS study): a prospective population-based sequential comparison. Lancet 2007; 370:1432-42. ↩
Doc. dr. Bojana Žvan, dr. med., prim., višja svetnica
Univerzitetni klinični center Ljubljana, Klinični oddelek za vaskularno nevrologijo in intenzivno nevrološko terapijo,
Nevrološka klinika
bojana.zvan@kclj.si