Spletna revija za znanstvenike, strokovnjake
in nevroznanstvene navdušence
Naslovnica Članki Intervjuji Mnenja Zdravje Korenine eSinapsa Številke ![]()
Zmedena bolnica, ki nič ne vidi ali PRES
članki
eSinapsa, 2011-1
Zvezdan Pirtošek
Eksoskeleti – inteligentne bionske naprave
Marko Munih
O aktualnih dilemah draženja globokih možganskih struktur pri obsesivno - kompulzivni motnji
Nadja Jarc
Sledite svojo srečo ... z iPhone
Urban Kordeš
eSinapsa, 2011-2
Renata Salecl
Gašper Tkačik
Astrociti – spregledane zvezde nevrobiologije
Marko Kreft, Robert Zorec
Sašo Dolenc
Meditacija - malo truda, veliko koristi
Luka Dimic
eSinapsa, 2011-3
Mara Bresjanac
Martina Starc
Rok Berlot
Varnost uporabe generičnih protiepileptičnih zdravil
Mojca Kržan, Matevž Kržan
Možgani, računalniki - nekaj vmes
Miha Pelko
eSinapsa, 2012-4
Ali so moški in ženski možgani različni?
Gregor Majdič
O kognitivnih motnjah pri bolnikih s Parkinsonovo boleznijo
Dejan Georgiev
Akutno možgansko kap lahko uspešno zdravimo
Nina Vujasinovič, Bojana Žvan
Vloga nevropsihološke diagnostike pri odkrivanju zgodnjih znakov alzheimerjeve bolezni
Simon Brezovar
eSinapsa, 2013-5
Novo odkritje na področju sporadičnih prionskih bolezni
Jana Jerše, Nadja Jarc
Učinek placeba brez lažnih zdravil in zavajanja
Mara Bresjanac
Subarahnoidna krvavitev zaradi tromboze venskih sinusov
Mateja Repar, Anita Resman Gašperčič
Srečanje dveh velikanov: možganov in imunskega sistema
Matej Markota
eSinapsa, 2013-6
Odstranjevanje možganskih tumorjev pri budnem bolniku
Andrej Vranič, Jasmina Markovič, Blaž Koritnik
Zmedena bolnica, ki nič ne vidi ali PRES
Manja Hribar, Vid Zgonc
Manja Hribar
Netravmatska lokalizirana konveksitetna subarahnoidna krvavitev
Mateja Repar, Fajko F. Bajrović
Sistemska skleroza in ishemična možganska kap - vzročna povezanost ali le koincidenca?
Mateja Repar, Janja Pretnar Oblak
Klemen Grabljevec
Z omejevanjem spodbujajoča terapija pri bolnikih po nezgodni možganski poškodbi
Dejana Zajc, Klemen Grabljevec
eSinapsa, 2014-7
Možgani v mreži navezanosti, ki nas zaznamuje
Barbara Horvat
Vpliv senzoričnega dotoka na uglasitev možganskih povezav
Peter Gradišnik
Človeški konektom ali kakšne so zveze v naših možganih
Blaž Koritnik
Niko Lah
Torkove delavnice za osnovnošolce
Mateja Drolec Novak, Vid V. Vodušek
Da ne pozabim! Tehnike za pomladitev spomina
Klara Tostovršnik, Hana Hawlina
Površina socialne nevroznanosti
Manuel Kuran
Clarity - bistri možgani Karla Deisserotha
Gregor Belušič
Barbara Gnidovec Stražišar
Bojana Žvan
Nevroplastičnost po možganski kapi
Marjan Zaletel
Klinično psihološka obravnava pacientov po možganski kapi in podpora pri vračanju na delovno mesto
Barbara Starovasnik Žagavec
Možgani: organ, s katerim ljubimo
Andraž Matkovič
Marija Šoštarič Podlesnik
Gibalno-kognitivna vadba: praktična delavnica
Mitja Gerževič, Marina Dobnik
Anton Grad
Nevrologija, imunologija, psihiatrija …
Bojan Rojc
Andraž Stožer, Janez Bregant
Dominika Novak Pihler
Možganska kap – »kako ostati v omrežju?«
Nina Ozimic
Klara Tostovršnik
eSinapsa, 2014-8
Znotrajžilno zdravljenje možganskih anevrizem
Tamara Gorjanc, Dimitrij Lovrič
Obravnava hladnih možganskih anevrizem
Bojana Žvan, Janja Pretnar Oblak
Ali deklice z Rettovim sindromom govorijo z očmi?
Anka Slana, Urška Slana
Progresivna multifokalna encefalopatija
Urša Zabret, Katarina Šurlan Popovič
Ne ubijaj – poskusi na živalih
Martina Perše
Poizkusi na živalih - za in proti
Simon Horvat
eSinapsa, 2015-9
Kako deluje navigacijski sistem v naših možganih
Simon Brezovar
Vsakodnevno delo slepe osebe / s slepo osebo
Denis Kamnar
Uroš Marušič
Manca Tekavčič Pompe
Toni Pustovrh
Marko Hawlina
Od svetlobe do podobe ali kako vidijo svet naši možgani
Simon Brezovar
Janja Hrastovšek
Zala Kurinčič
Pogledi na mejno osebnostno motnjo
Jerica Radež, Peter Kapš
Uvid kot socialno psihološki fenomen
Vid Vodušek
Uvod v vidno-prostorske funkcije s praktičnimi primeri
Ana Bujišić, Sanja Roškar
eSinapsa, 2015-10
Difuzijsko magnetnoresonančno slikanje
Rok Berlot
Katja Pavšič
Radiološko izolirani sindrom - ali ga moramo poznati?
Matej Vouk, Katarina Šurlan Popovič
Kako izgledajo možgani, ki govorijo več jezikov?
Gašper Zupan
Nov pristop v rehabilitaciji - terapija s pomočjo psa
Mateja Drljepan
Pogled v maternico z magnetnoresonančno preiskavo
Taja Jordan, Tina Vipotnik Vesnaver
Saša Zorjan
Saša Zorjan
Nevroestetika: ko nevroznanost obišče galerijo
Anja Voljavec, Hana Hawlina, Nika Vrabič
Ali so psihogeni neepileptični napadi res psihogeni?
Saška Vipotnik, Gal Granda
Kako nam lahko glasna glasba »vzame« sluh in povzroči tinitus
Nejc Steiner, Saba Battelino
eSinapsa, 2016-11
Mara Bresjanac
Kako ultrazvok odpira pot v možgane
Kaja Kolmančič
Kako je epigenetika spremenila nevroznanost
Metka Ravnik Glavač
Ondinino prekletstvo ali sindrom prirojene centralne hipoventilacije
Katja Pavšič, Barbara Gnidovec Stražišar, Janja Pretnar Oblak, Fajko F. Bajrović
Zika virus in magnetnoresonančna diagnostika nepravilnosti osrednjega živčevja pri plodu
Rok Banko, Tina Vipotnik Vesnaver
Motnje ravnotežja otrok in odraslih
Nejc Steiner, Saba Battelino
eSinapsa, 2016-12
Vloga magnetnoresonančne spektroskopije pri obravnavi možganskih tumorjev
Gašper Zupan, Katarina Šurlan Popovič
Tiskanje tridimenzionalnih modelov v medicini
Andrej Vovk
Aleš Oblak
Kevin Klarič
Sinestezija: umetnica, ki ne želi odrasti
Tisa Frelih
Računska psihiatrija: od nevroznanosti do klinike
Nastja Tomat
Kognitivni nadzor: od vsakdanjega življenja do bolezni
Vida Ana Politakis
eSinapsa, 2017-13
Internet: nadgradnja ali nadomestek uma?
Matej Perovnik
Vloga črevesnega mikrobioma pri odzivu na stres
Vesna van Midden
Stres pušča posledice tako na človeškem kot živalskem organizmu
Jasmina Kerčmar
Prikaz normalne anatomije in bolezenskih stanj obraznega živca z magnetno resonanco
Rok Banko, Matej Vrabec
Psihedelična izkušnja in njen zdravilni potencial
Anja Cehnar, Jona Basle
Vpliv hiperglikemije na delovanje možganov
Jasna Šuput Omladič, Simona Klemenčič
Nevrofibromatoza: napredujoče obolenje centralnega in perifernega živčevja
Nejc Steiner, Saba Battelino
Fenomen žrtvenega jagnja v dobi interneta
Dolores Trol
Tesnoba staršev in strategije spoprijemanja, ko pri otroku na novo odkrijejo epilepsijo
Daša Kocjančič, Petra Lešnik Musek, Vesna Krkoč, David Gosar
eSinapsa, 2017-14
Zakaj ne zapeljem s ceste, ko kihnem?
Anka Slana Ozimič, Grega Repovš
Nobelova nagrada za odkritje molekularnih mehanizmov nadzora cirkadianih ritmov
Leja Dolenc Grošelj
Možgani pod stresom: od celic do duševnih motenj
Nastja Tomat
Na sledi prvi vzročni terapiji Huntingtonove bolezni
Danaja Metul
Razlike med spoloma pri Parkinsonovi bolezni
Kaja Kolmančič
eSinapsa, 2018-15
Susceptibilno poudarjeno magnetnoresonančno slikanje pri bolniku z ALS
Alja Vičič, Jernej Avsenik, Rok Berlot
Sara Fabjan
Reverzibilni cerebralni vazokonstrikcijski sindrom – pot do diagnoze
Maja Cimperšek, Katarina Šurlan Popovič
Liam Korošec Hudnik
Kognitivno funkcioniranje pri izgorelosti
Marina Horvat
eSinapsa, 2019-16
Maša Čater
Saša Koprivec
Infekcije osrednjega živčnega sistema s flavivirusi
Maja Potokar
Raziskava: Kako depresija vpliva na kognitivne sposobnosti?
Vida Ana Politakis
Razvoj depresije pri otrocih z vidika navezovalnega vedenja
Neža Grgurevič
Sonja Prpar Mihevc
Umetno inteligentna nevroznanost: srečanje nevronskih mrež in možganske fiziologije
Kristijan Armeni
Čebelji strup pri preventivi nevrodegenerativnih bolezni in priložnost za klinično prakso
Matjaž Deželak
eSinapsa, 2019-17
IgG4+ – skupni imenovalec diagnoz iz preteklosti
Cene Jerele, Katarina Šurlan Popovič
Nov molekulski mehanizem delovanja ketamina v astrocitih
Matjaž Stenovec
Praktični pristop k obravnavi utrujenosti in motenj spanja pri bolnikih z multiplo sklerozo
Nik Krajnc, Leja Dolenc Grošelj
Jure Pešak
eSinapsa, 2020-18
Bolezni spektra anti-MOG pri odraslih
Nik Krajnc
Samomor pod lupo nevroznanosti
Alina Holnthaner
eSinapsa, 2020-19
Ob mednarodnem dnevu znakovnih jezikov
Anka Slana Ozimič
Teorija obetov: kako sprejemamo tvegane odločitve
Nastja Tomat
Sara Fabjan
Matjaž Deželak
Nina Stanojević, Uroš Kovačič
Od človeških nevronov do možganskih organoidov – nova obzorja v nevroznanosti
Vesna M. van Midden
Splošna umetna inteligenca ali statistične jezikovne papige?
Kristijan Armeni
Zunajcelični vezikli kot prenašalci zdravilnih učinkovin preko krvno-možganske prepreke
Saša Koprivec
Matjaž Deželak
eSinapsa, 2021-20
Migrena: starodavna bolezen, sodobni pristopi k zdravljenju
Eva Koban, Lina Savšek
Zgodnji razvoj socialnega vedenja
Vesna Jug
Nastja Tomat
Mikrosplet: povezovanje preko mikrobioma
Tina Tinkara Peternelj
Stimulacija možganov kot način zdravljenja depresije
Saša Kocijančič Azzaoui
eSinapsa, 2021-21
eSinapsa, 2022-22
Sodobni vidiki motenj hranjenja
Karin Sernec
Ples in gibalni dialog z malčki
Neva Kralj
Atul Gawande
Jezikovna funkcija pri Alzheimerjevi bolezni
Gašper Tonin
Dostava terapevtikov preko krvno-možganske pregrade
Matjaž Deželak
eSinapsa, 2022-23
Akutni ishemični infarkt hrbtenjače pri zdravih otrocih – kaj lahko pove radiolog?
Katarina Šurlan Popovič, Barbara Šijaković
eSinapsa, 2023-24
Možganska omrežja pri nevrodegenerativnih boleznih
Tomaž Rus, Matej Perovnik
Morske živali kot navdih za nevroznanstvenike: morski konjiček, morski zajček in klobučnjak
Tina Bregant
Metoda Feldenkrais: gibanje in nevroplastičnost
Mateja Pate
Etično naravnana animalna nevroznanost
Maša Čater
Helena Motaln, Boris Rogelj
eSinapsa, 2023-25
Urban Košak, Damijan Knez, Anže Meden, Simon Žakelj, Jurij Trontelj, Jure Stojan, Maja Zakošek Pipan, Kinga Sałat idr.
Sindrom posteriorne reverzibilne encefalopatije (PRES, angl. Posterior Reversible Encephalopathy Syndrome) je redka nevrološka motnja, ki se največkrat kaže z epileptičnimi napadi, izgubo vida, glavobolom in spremenjenim mentalnim statusom. Pojavlja se ob povišanem krvnem tlaku, eklampsiji, imunosupresivni terapiji in ledvični odpovedi. Diagnozo potrdimo s prikazom vazogenega edema na slikanju možganov z magnetno resonanco (MR), ki je največkrat reverzibilen. Po odstranitvi vzročnega dejavnika pride pri večini bolnikov do popolnega kliničnega izboljšanja v nekaj dneh.


KLINIČNI PRIMER
Petinsedemdesetletna bolnica, ki se že 44 let zdravi zaradi arterijske hipertenzije, je približno eno uro po pogrebu svoje najboljše prijateljice zbolela za dezorientiranostjo, glavobolom in motnjo vida. Zaradi suma na možgansko kap so jo napotili v urgentno nevrološko ambulanto. Na terenu so ji izmerili povišan krvni tlak (KT) 190/80 mmHg, bila je tahikardna (124/min). Ob pregledu v naši ambulanti je bila zmedena, disfazična, govorila je o popolni temi pred očmi, pri tem pa je ob direktni usmeritvi svetlobe zaznala luč tako na desnem kot na levem očesu. Pri natančnejšem pregledovanju ni znala poimenovati lastnih prstov (agnozija prstov), ni prepoznala predmetov na dotik (astereognozija), ni pravilno določila leve in desne smeri in ni znala računati (akalkulija). Plantarni odgovor je bil v ekstenziji obojestransko. Ob taki klinični sliki je, poleg ishemičnega dogajanja v zadajšnji cirkulaciji, diferencialno diagnostično potrebno pomisliti tudi na znotrajmožgansko krvavitev, meningoencefalitis, nekonvulzivni epileptični status, cerebralno vensko trombozo, in na redka žilna sindroma, kot sta RCVS (reverzibilni cerebralni vazokonstrikcijski sindrom) in PRES. Pri naši bolnici računalniška tomografija (CT) glave ni pokazala svežega infarkta, krvavitve ali ekspanzivne lezije. Na perfuzijskem slikanju s CT (CTP) je bila vidna povečana prekrvavitev parietookcipitalne skorje (Slika 1). Angiografija vratnih in znotrajmožganskih arterij s CT (CTA), razen hemodinamsko nepomembnih naplastitev v steni aortnega loka in vratnih arterijah, ni pokazala posebnosti. Ob triadi zmedenosti, glavobola in slepote, ki se je razvila v nekaj urah, smo posumili na PRES. Ob sprejemu na oddelek je doživela še epileptični napad, ki se je začel žariščno v desni roki, se sekundarno generaliziral v napad z generaliziranimi tonično kloničnimi krči in se zaključil z motnjo zavesti. Prekinili smo ga s štirimi miligrami lorazepama i.v. in bolnico začeli zdraviti s protiepileptičnim zdravilom levetiracetamom. Da bi lahko potrdili sum na PRES, smo opravili MR možganov. Ta je na obteženih sekvencah T2 in FLAIR1 - predvsem parasagitalno okcipitalno in parietalno ter frontalno obojestransko - pokazal razsežne spremembe zvišanega signala skorje in subkortikalne bele možganovine. Vidne so bile tudi simetrične spremembe v posteriornih delih obeh cerebelarnih hemisfer (Slika 2). Ob tem pri MR difuzijskem slikanju (DWI2) ni bilo opaziti patoloških sprememb. Elektroencefalogram (EEG), posnet naslednji dan, 21 ur po začetku težav, je pokazal upočasnjeno osnovno aktivnost (difuzno prevladovanje valovanja v frekvenčnem spektru theta) in pogoste ritmične izbruhe počasne aktivnosti delta, ki je bila poudarjena nad čelnimi možganskimi režnji (FIRDA, angl. Frontal Intermitent Rhytmic Delta Activity). Transkranialni doppler intrakranialnih arterij ni pokazal odstopanj od normale.
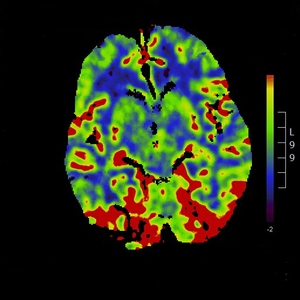
Slika 1: CT perfuzijsko slikanje glave prikazuje povečan pretok skozi parieto-okcipitalni del možganov.
Na podlagi klinične slike, ki je kazala na prizadetost parieto-okcipitalne skorje ter na podlagi epileptičenega napada, povišanega krvnega tlaka, EEG izvida in najdb pri slikanju z MR smo potrdili, da gre pri bolnici za PRES. Začeli smo z aktivnim zniževanjem KT z urapidilom intravenozno (IV).
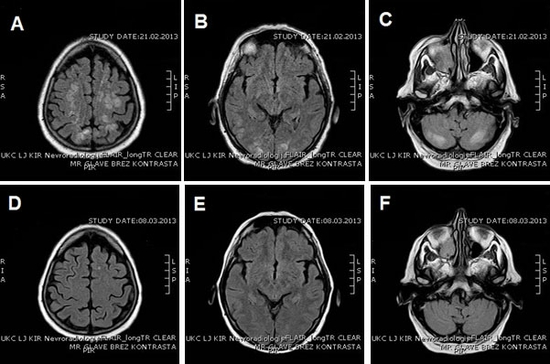
Slika 2: MR glave ob sprejemu prikazuje difuzne lezije, ki predstavljajo vazogeni edem parasagitalno okcipitalno, parietalno, frontalno ter cerebelarno obojestransko (A, B, C). Na kontrolnem MR slikanju 14 dni kasneje je vidna popolna resolucija lezij. Vidna je le manjša ishemična sprememba levo frontalno, ki predstavlja kronično ishemično lezijo, prisotno že na prvem MR slikanju (D, E, F).
Naslednji dan proti večeru se je bolnici vid začel počasi vračati, sliko je imela še zamegljeno, a je pol metra pred očmi že pravilno ugotovila število prstov. Uspešno je prepoznala predmete s pomočjo dotika, pravilno poimenovala lastne prste in ločevala levo in desno smer, še vedno pa je imela težave z računanjem, pisanjem, ponavljanjem dolgih stavkov in ataksijo. Glavobol je izginil. Plantarna odgovora sta še nekaj dni vztrajala v ekstenziji. Dva dni po začetku težav se ji je vid povrnil, a njeno vidno polje je ostalo temporalno zoženo za 10 st. (podatka o oceni vidnega polja pred sprejemom nimamo). Zmogla je enostavne računske operacije (naprimer koliko je 3+2), malenkost težjih pa še ne (naprimer koliko je 86-7). Za dogodke zadnjih dveh dni je bila delno amnestična. Kontrolni EEG po petih dneh je glede na prejšnji izvid pokazal bistveno izboljšanje, z osnovno aktivnostjo alfa, vendar še vedno s posamičnimi skupinami počasnejše aktivnosti theta in delta. V naslednjih nekaj dneh je dvakrat prišlo do nekajurne zmedenosti in nemirnosti, ki pa sta minili sami od sebe.
Pred sprejemom v bolnišnico je bolnica v redni terapiji prejemala acetilsalicilno kislino, perinidopril, nebivolol in atrovastatin. Za uravnavanje KT smo njeni redni terapiji dodali še amlodipin, doksazocin in indapamid, prvih nekaj dni pa je potrebovala tudi IV terapijo z urapidilom. Na začetku hospitalizacije ji je KT precej nihal (med 190/100 mmHg in 100/45 mmHg), nato pa se je umiril in ostal v mejah normale - le na dvotirni antihipertenzivni terapiji, ki jo je prejemala že doma. V času hospitalizacije je prejemala še levetiracetam (zaradi epileptičnega napada) ter kvetiapin in sertralin (zaradi zmedenosti in anksiozno-depresivnih epizod).
Vrednosti ščitničnih hormonov so bile normalne, prav tako tudi revmatološki testi. Da bi lahko izključili ledvične vzroke hipertenzije, jo je konziliarno pregledal nefrolog, ki ni ugotovil odstopanj od normale. Kontrolno MR slikanje glave 14 dni po začetku težav je pokazalo popolno resolucijo vazogenega edema, vidnih je bilo le nekaj drobnih kroničnih ishemičnih sprememb v belini obeh cerebralnih hemisfer, ki so bile prisotne že ob prvem slikanju (Slika 2). Bolnico smo odpustili domov brez nevroloških izpadov in z urejenim krvnim tlakom.
Pred štirimi leti se je omenjeni bolnici zgodila podobna epizoda, ki se je začela z nekajdnevnim glavobolom okcipitalno in povišanim KT (200/100 mmHg). Sledila je izguba vida, ki je nihala med popolno slepoto in desnostransko homonimno hemianopsijo. Tudi takrat je bil CT glave ob sprejemu na našo kliniko in po nekajdnevni kontroli brez posebnosti. Slikanje z MR takrat ni bilo opravljeno. Bolničino stanje se je v nekaj dneh povsem popravilo. Zelo verjetno je šlo za PRES, ki ni bil prepoznan. Bolnica je bila odpuščena z diagnozo ishemična možganska kap, ki pa je pri tokratnem MR slikanju ni bilo videti.
RAZPRAVA
Sindrom, ki ga zdaj največkrat imenujemo sindrom posteriorne reverzibilne encefalopatije (PRES)3, je bil prvič opisan leta 1996 kot posteriorna reverzibilna levkoencefalopatija.4 Že samo ime nam pove, da gre za encefalopatijo, ki največkrat prizadane zadnje dele možganov (parietookcipitalne) in se v večini primerov pozdravi, ko odstranimo vzrok. Najpogosteje se kaže z zmedenostjo (encefalopatijo - 92%), lokaliziranimi ali generaliziranimi epileptičnimi napadi (74-90%), motnjami vida (20-39%) in glavobolom (53%).4 5 6 7 Simptomi se ponavadi razvijejo hitro, že v nekaj urah in v 24tih do 48ih urah dosežejo maksimum.6
Naša bolnica je zbolela z vsemi omenjenimi simptomi. Nevrološki izpadi so se lokalizacijsko skladali z edemom, vidnim na MR. Do izgube vida je prišlo zaradi lezij v okcipitalnem režnju. Agnozija prstov, akalkulija, agrafija in nezmožnost ločevanja levo-desno so posledice okvare dominantnega parietalnega režnja. Astereognozija je bila prisotna zaradi okvare temenskega režnja, ataksija ter disdiadohokineza pa zaradi lezij v malih možganih.
Ob klinični sliki kot jo je ob prihodu v urgentno nevrološko ambulanto imela naša bolnica ponavadi najprej pomislimo na ishemično dogajanje v zadajšnji cirkulaciji. Diferencialno diagnostično pa pridejo v poštev tudi znotrajmožganska krvavitev, meningoencefalitis, epileptični status, cerebralna venska tromboza in redka žilna sindroma, kot sta RCVS (reverzibilni cerebralni vazokonstrikcijski sindrom) in PRES. Zato so potrebne dodatne diagnostične preiskave, kot sta CT perfuzija in MR.
Stanja, ki so kot vzrok ali predisponirajoči dejavnik največkrat povezana s PRES so arterijska hipertenzija, okvarjena ledvična funkcija, terapija s citotoksičnimi zdravili, sepsa, preeklampsija in eklampsija, avtoimunske bolezni ter imunosupresija (naprimer pri transplantaciji kostnega mozga).3 4 5 6 8
Patofiziologijo nastanka PRES skuša razložiti več hipotez, ki so si med seboj delno nasprotujoče, vendar pa vse vodijo v porušeno krvno-možgansko pregrado in v vazogeni edem. Možganska avtoregulacija namreč vzdržuje primeren pretok krvi skozi možgane le kadar je srednji arterijski pritisk med 60 in 160 mmHg. Prva hipoteza - vazogena, ki je trenutno najbolj podprta z dokazi, kot vzrok za PRES navaja okvaro možganske avtoregulacije zaradi porasta KT nad njen prag, kar povzroči cerebralno vazodilatacijo, hiperperfuzijo z disfunkcijo krvno-možganske pregrade ter posledično nastanek vazogenega edema. Druga - citotoksična hipoteza, nasprotno od prve, kot odgovor na povišan KT izpostavlja hipoperfuzijo, ki nastane zaradi lokalnih vazospazmov. To vodi v ishemijo in nastanek citotoksičnega edema. Tretja hipoteza pa kot primarni vzrok za PRES navaja mehanizem endotelne disfunkcije zaradi učinka toksinov, kot je to primer pri pre- ali eklampsiji, sepsi in terapiji s citostatiki (ciklosporinom), ki posledično povzroči okvaro možganske avtoregulacije in vazogeni edem.4 7 9
Pri naši bolnici smo s CTP dokazali hiperperfuzijo parietookcipitalnega dela možganov, z MRI glave pa vazogeni edem, brez znakov citotoksičnega edema. Po štirinajstdnevnem zdravljenju na kontrolnem MR glave ni bilo več znakov vazogenega edema. Te najdbe podpirajo prvo - vazogeno teorijo o nastanku PRES.
Predstavljena bolnica se že več kot 40 let zdravi zaradi AH in dislipidemije. Laboratorijski testi so pokazali normalno ščitnično in ledvično funkcijo, revmatološki testi pa so bili negativni, zato sklepamo, da je bil nenaden porast KT z odpovedjo možganske avtoregulacije glavni dejavnik, ki je vodil v razvoj PRES. Zakaj je prišlo do nenadnega povišanja KT nismo uspeli razjasniti. Glede na okoliščine, je lahko k porastu KT prispeval čustveni stres ob pogrebu najboljše prijateljice. V času hospitalizacije smo opažali visok pulzni tlak, ki je lahko posledica togosti arterij oz. ateroskleroze. Na prisotnost ateroskleroze pri bolnici kažejo tudi aterosklerotični plaki, vidni na slikovni diagnostiki in dislipidemija v krvi. Znano je, da ateroskleroza kvari endotelij žilne stene in s tem olajša nastanek PRES.
Pri slikanju s CT so lezije vidne le v polovici primerov10, zato je zlati standard za potrditev diagnoze slikanje z MR. Lezije, ki predstavljajo kortikalni in subkortikalni edem, se kažejo z večjo intenziteto na FLAIR in T2 sekvenci. Napredne tehnike (DWI, ADC)** nam omogočajo tudi ločevanje med vazogenim in citotoksičnem edemom. Vazogeni edem se, za razliko od citotoksičnega, na DWI z ADC pokaže hiperintenzivno.3 6 Skoraj pri vseh bolnikih s PRES (93-100%) so lezije prisotne obojestransko parietookcipitalno.4 7 8 11. Možna razlaga za pogostejšo prizadetost posteriornih delov možganov je manjša količina simpatične inervacije le-teh v primeravi z anteriornimi. Znano je namreč, da simpatična stimulacija in kronična AH povišata zgornji prag možganske avtoregulacije.7 Poleg parietookcipitalnih področij pa so pogosto prizadeti tudi frontalna režnja (77%), temporalna režnja (64%) in mali možgani (53%), redkeje pa bazalni gangliji in možgansko deblo.8 Intracerebralna krvavitev se pri bolnikih s PRES pojavlja v največ sedemnajstih odstotkih, subarahnoidna pa približno v petih. Krvavitve so ponavadi majhne, konveksitetne in se najhajajo v bližini edema.12 13
Terapija PRES vključuje odstranitev vzročnih dejavnikov in simptomatsko zdravljenje, naprimer prenehanje vnašanja oziroma prilagoditev odmerka v terapiji s citostatiki, porod in terapija z magnezijem pri eklampsiji, terapija z antiepleptiki pri epileptičnih napadih in zmerno zniževanje previsokega KT.4 Hitro ukrepanje v primeru visokega KT je potrebno zato, da preprečimo dodatno nastajanje vazogenega edema, ki lahko vodi v ireverzibilne okvare (ishemične spremembe, krvavitve).11
V našem primeru je bilo najpomembnejše ustrezno uravnati KT z večtirno terapijo, zdravljenje in preprečevanje epileptičnih napadov in spremljanje stanja zavesti. Ob odpustu je bil tlak urejen z zdravili, ki jih je prejemala že doma. Zaradi psihomotoričnega nemira v času hospitalizacije, zgodovine depresivnih epizod ter občasne anksioznosti smo ji uvedli antidepresiv (SSRI).
Vsaj tri mesece bo prejemala tudi antiepileptik za preprečevanje epileptičnih napadov v sklopu PRES.6 Pri tem je potrebno poudariti, da pojav prvega epileptičnega napada ter prehodnega sprožilnega dejavnika tega napada (vazogenega edema) še ne pomeni, da gre za epilepsijo in bomo protiepileptično zaščito čez tri mesece predvidoma ukinili.
V povprečju se klinična slika izboljša v enem tednu. Kljub temu, da ima PRES v svojem imenu besedo reverzibilni, pa do popolnega izginotja lezij, vidnih na MR, pride le v 66tih do 72tih odstotkih in sicer v nekaj dneh ali nekaj mesecih.5 9 10 Ponovitve so redke, pojavljajo se pri 3,8 do 8ih odstotkih bolnikov. Prognoza je večinoma dobra.5 10 14
ZAKLJUČEK
PRES je redek klinični sindrom, na katerega moramo vedno pomisliti ob tetradi glavobola, motenj vida, zmedenosti in epileptičnega napada. V prvi stopnji se diagnozi lahko približamo s CT perfuzijskim slikanjem, ključna za potrditev diagnoze pa je MR preiskava, ki jo moramo opraviti čim prej oziroma takoj, ko posumimo na ta sindrom. Članek predstavlja dobro dokumentiran klinični primer bolnice s sindromom PRES, do katerega je prišlo zaradi vazogenega možganskega edema zaradi odpovedi možganske avtoregulacije ob povišanem KT, torej prek vazogenega hiperperfuzijskega mehanizma. Primer je zanimiv tudi zato, ker je pri naši bolnici prišlo do tega sindroma najverjetneje že drugič v štirih letih, kar je izjemno redek pojav. Pri zdravljenju je bilo ključno dobro uravnavanje KT, preprečevanje epileptičnih napadov in spremljanje stanja zavesti, saj smo s tem preprečili zaplete kot sta ishemična možganska kap in možganska krvavitev. Ob ustreznem zdravljenju je prognoza dobra. Vzroka za porast KT pri naši bolnici nismo uspeli pojasniti, verjetno pa je pomemben delež k temu prispeval čustveni stres.
-
___
-
FLAIR: (ang. Fluid Attenuated Inversion Recovery) obtežena sekvenca pri slikanju z MR, ki izniči signal tekočin ↩
-
DWI s ADC: (ang. Diffusion-Weighted Imaging s Apparent Diffusion Coefficient) slikanje z MR, ki temelji na difuziji molekul vode v posameznih tkivih ↩
-
Casey SO, Sampaio RC, Michel E, Truwit CL. Posterior reversible encephalopathy syndrome: utility of fluid-attenuated inversion recovery MR imaging in the detection of cortical and subcortical lesions. American journal of neuroradiology. 2000;21(7):1199–206. ↩
-
HincheyJ, Chaves C, Appignani B, et al. A reversible posterior leukoencephalopathy sxndrome. N Engl J Med 1996;334:494-500. ↩
-
Lee VH, Wijdicks EFM, Manno EM, Rabinstein A. Clinical spectrum of reversible posterior leukoencephalopathy syndrome. Archives of neurology. 2008;65(2):205–10. ↩
-
Roth C, Ferbert A. The posterior reversible encephalopathy syndrome: what’s certain, what’s new? Practical neurology. 2011;11(3):136–44. ↩
-
Schwartz RB, Jones KM, Kalina P, Bajakian RL, et al. Hypertensive encephalopathy: Findings on CT, MR Imaging, and SPECT Imaging in 14 Cases. American journal of roentgenology. 1992;159:379-383. ↩
-
Fugate JE, Claassen DO, Cloft HJ, et al. Posterior reversible encephalopathy syndrome: associated clinical and radiologic findings. Mayo Clinic proceedings. 2010;85(5):427–32. ↩
-
Stott VL, Hurrell M a, Anderson TJ. Reversible posterior leukoencephalopathy syndrome: a misnomer reviewed. Internal medicine journal. 2005;35(2):83–90 ↩
-
Roth C, Ferbert A. Posterior reversible encephalopathy syndrome: long-term follow-up. Journal of neurology, neurosurgery, and psychiatry. 2010;81(7):773–7. ↩
-
Covarrubias DJ, Luetmer PH, Campeau NG. Posterior reversible encephalopathy syndrome: prognostic utility of quantitative diffusion-weighted MR images. American journal of neuroradiology. 2002;23(6):1038–48. ↩
-
Sharma A, Whitesell RT, Moran KJ. Imaging pattern of intracranial hemorrhage in the setting of posterior reversible encephalopathy syndrome. Neuroradiology. 2010;52(10):855–63. ↩
-
Hefzy HM, Bartynski WS, Boardman JF, Lacomis D. Hemorrhage in posterior reversible encephalopathy syndrome: imaging and clinical features. AJNR. American journal of neuroradiology. 2009;30(7):1371–9. ↩
-
Sweany JM, Bartynski WS, Boardman JF. “Recurrent” posterior reversible encephalopathy syndrome: report of 3 cases—PRES can strike twice! J Comput Assist Tomogr 2007;31:148–56 ↩
Manja Hribar, dr. med., Vid Zgonc, dr. med., specialist nevrologije
Enota za možgansko kap
Klinični oddelek za vaskularno nevrologijo in intenzivno terapijo,
Nevrološka klinika, Univerzitetni klinični center Ljubljana
Recenzija:
Asist.Mag. Alenka H. Ledinek, dr. med., specialist nevrologije
Center za multiplo sklerozo,
Klinični oddelek za nevrologijo,
Univerzitetni klinični center Ljubljana